骨の構造
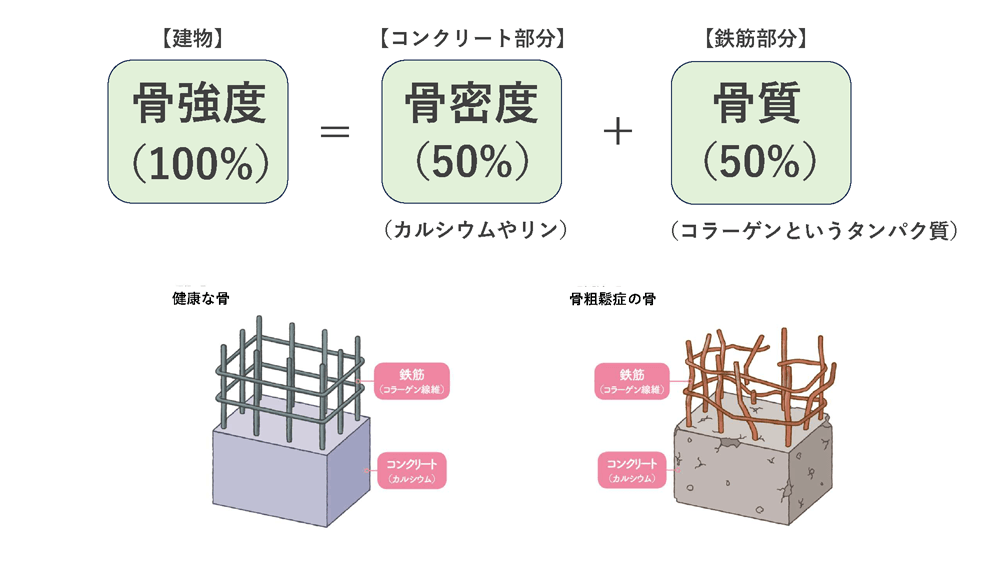
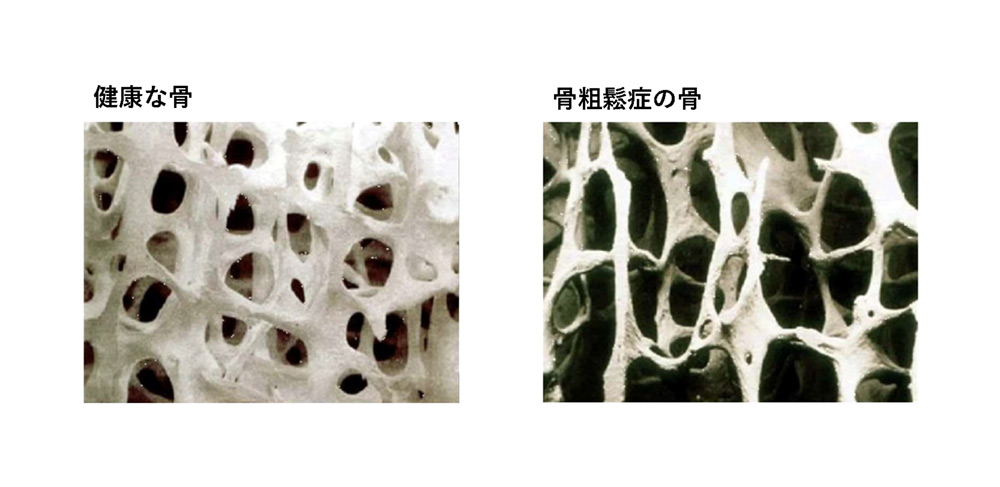
骨の強さを「骨強度」と呼びます。骨強度は「骨密度」と「骨質」から構成されます。骨密度(カルシウムやリンなどで構成)は「骨量」と言って骨の量を表し、骨質(コラーゲンというタンパク質で構成)は「骨のしなやかさ」を表します。骨強度を建物で例えた場合、骨密度は建物のコンクリートにあたり、骨質は建物の鉄筋にあたります。骨強度を100%とした場合、骨密度が50%、骨質が50%を担い、正常な骨では、これらコンクリートと鉄筋構造がしっかりと保たれますが、骨粗鬆症ではコンクリートがスカスカになり鉄筋も細く曲がってしまい脆く壊れやすい構造になります。
骨粗鬆症とは
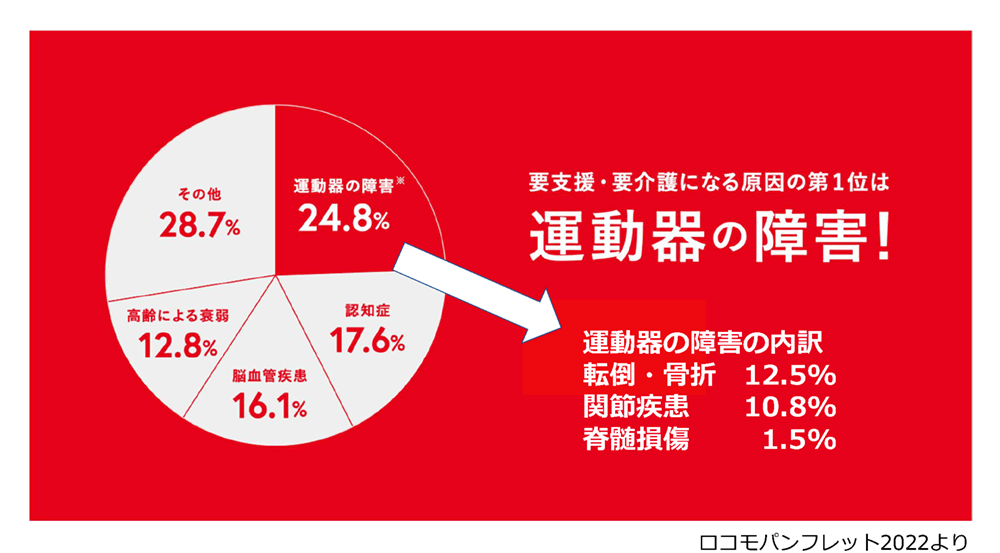
骨粗鬆症は、「骨密度」や「骨質」の低下、つまり「骨強度」が低下し、骨が弱く脆くなってしまう状態です。転倒などにより骨折しやすくなり、高齢であればそれをきっかけに介護が必要になってしまうなど、大きく生活の質を低下させる原因となります。この疾患は特に高齢者や閉経後の女性に多く、高齢化が進む現代においては避けて通れない非常に注意すべき疾患のひとつです。
骨粗鬆症の疫学
日本の骨粗鬆症人口は?

2010年日本骨代謝学会の調査では国内において1280万人(男性300万人、女性980万人で女性が3倍以上)が骨粗鬆症と診断されました。2024年の現在、日本の総人口は約1億2000万人ですが、うち骨粗鬆症人口は1300~1500万人とされています。2035年には日本の総人口は減少するにも関わらず、骨粗鬆症人口は1800万とさらに増加すると予想されています。
50歳以上から骨密度検査を推奨
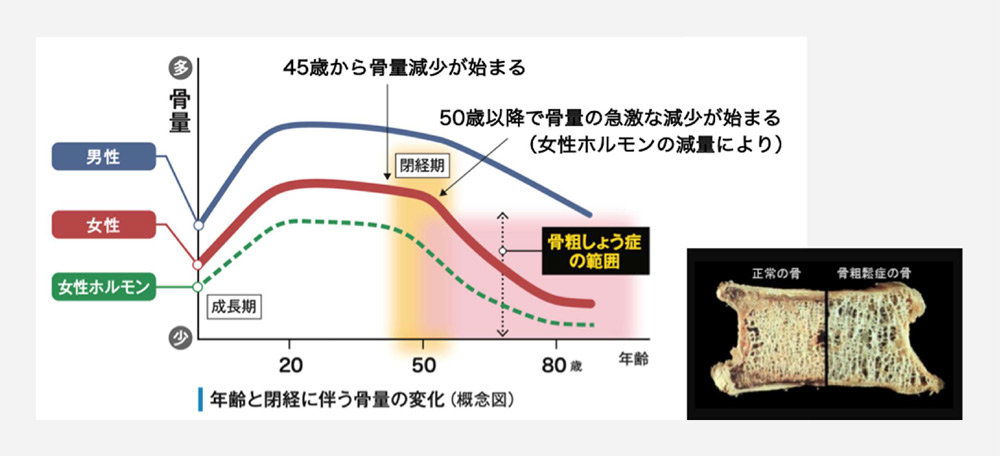
女性では女性ホルモンが減産し閉経後の50歳以上で、男性では70歳以上で発症リスクが増加します。
骨粗鬆症の原因
骨強度は骨密度と骨質で構成されるため、これら2つが低下することで骨粗鬆症が発生します。骨強度にとって重要なこれら2つを用いて骨粗鬆症の原因を説明します。
「骨密度の低下」について。骨は、古くなった骨を壊して吸収する破骨細胞と、新しい骨を作り出す骨芽細胞によって、老朽化した骨を壊し新しい骨へ作り替える作業(骨代謝)を日々繰り返します。この骨代謝バランスは、年代によって変化し、小児では骨芽細胞の働きが優位となり、高齢者では破骨細胞の働きが優位となります。閉経後の女性や壮年期以降の男性では、この骨代謝バランスが崩れ破骨細胞の働き強くなり、骨密度が低下、つまりセメントが劣化し骨折が生じやすくなります。この骨密度の低下は、骨密度測定装置で検出することが可能です。
骨モデリング(骨代謝)の仕組み
骨は、骨リモデリングによって常に
- 古い骨を壊す作業(破骨細胞)
- 新しい骨を作る作業(骨芽細胞)が 繰り返されています。
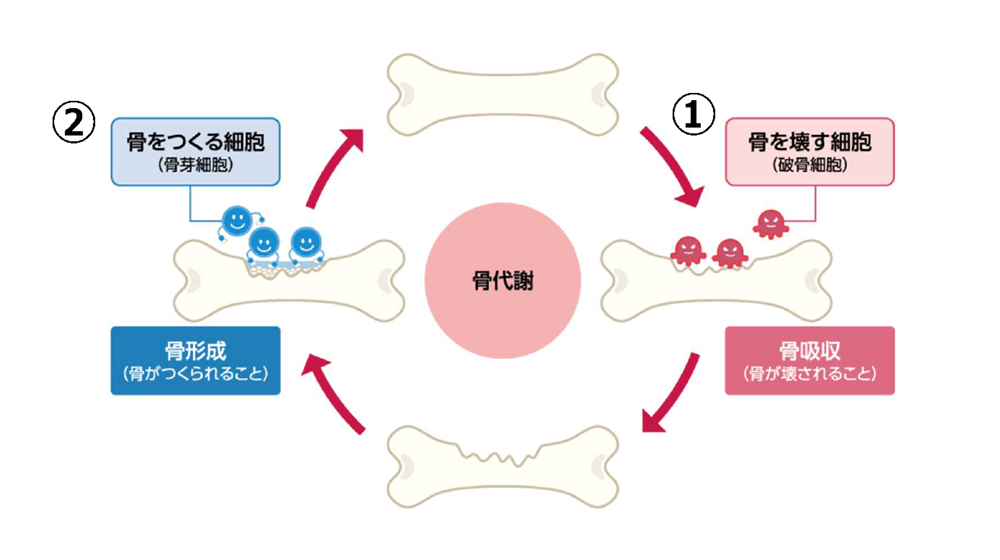
加齢や女性ホルモンの減少、カルシウム不足などでこの代謝のバランスが崩れ、骨を壊す作業が亢進します(破骨細胞の働きが強い)。
失われ過ぎた骨量を新しく作れなくなると骨量減少が始まります。
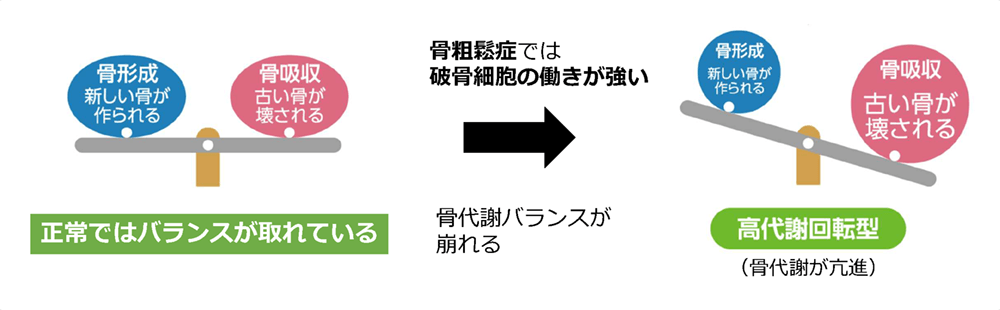
「骨質の低下」について、骨にあるタンパク質の一種であるコラーゲンの劣化が原因とされています。このコラーゲンの劣化には、AGEs(終末糖化産物)という老化に関与する物質が原因とされています。糖尿病や腎臓疾患、高血圧などの生活習慣病があると、AGEsが体内に蓄積され全身の酸化と糖化が進行します。骨においては、AGEsはコラーゲンを酸化し劣化させる、つまり鉄筋を錆びさせ骨折が生じやすくなります。この骨質の低下は、骨密度測定装置で検出することができません。
日々の診療において、骨密度は正常にも関わらず尻もちなどの軽微な外傷で圧迫骨折(背骨の骨折)などを経験することがあります。これはなぜでしょうか?
これは骨密度が高くとも骨質が不良のため骨強度が低下することで生じます。つまりコラーゲンというタンパク質の劣化が強い要因となっています。建物で例えると、コンクリートは頑丈でも鉄筋が細く弱いために建物が倒壊してしまうことと同じです。コラーゲンが劣化して発生する骨粗鬆症を「骨質劣化型の骨粗鬆症」と呼びます。男性の骨粗鬆症の原因として多いです。
筋肉質の男性や体型が大きな女性は、骨が強いイメージを持たれることが多いと思います。その印象は正しく、実際には筋肉質の男性や体型が大きな女性は、骨に体重など重量の負荷がかかることで骨が強いです。しかし、動脈硬化や脂質異常症、糖尿病、高血圧などの生活習慣病、腎臓疾患、慢性肺疾患を有している場合には、筋肉質で体型が立派であってもAGEsが体内に蓄積することでコラーゲンが劣化し、「骨質劣化型の骨粗鬆症」による椎体骨折などを発生しやすくなります。
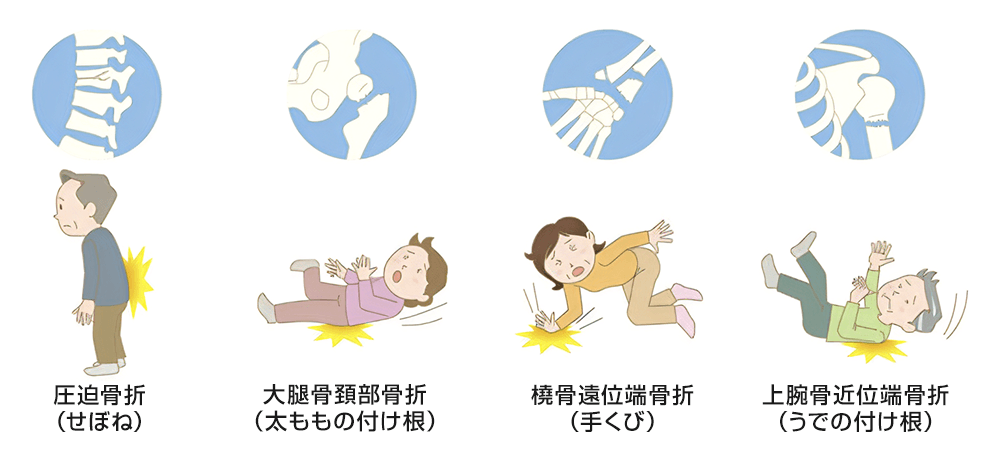
骨粗鬆症で生じる代表的な骨折
骨粗鬆症に多い3つのタイプ
- 低骨密度型 50%
- 骨質劣化型 30%
- 低骨密度+骨質劣化型 20%
骨密度を測定しても正常である骨質劣化型の骨粗鬆症は30%と意外に多いです。
また、これらは骨密度が高く骨質が良い場合(つまり、正常な場合)と比較して、それぞれ3.6倍、1.5倍、7.2倍も骨折の危険性が高まるとされています。
骨粗鬆症の主な原因

- 加齢:骨量は加齢に伴い減少します。特に女性では閉経後にエストロゲンの減少が骨密度低下を加速します。
- ホルモンの影響:エストロゲンやテストステロンの低下、甲状腺機能亢進症、副甲状腺機能異常、早期閉経(45歳未満での閉経)など。
- 生活習慣病:動脈硬化や脂質異常症、糖尿病、高血圧
- 腎臓疾患、慢性肺疾患
- 栄養不良:カルシウムやビタミンDの摂取不足(骨密度の低下)、コラーゲンの劣化には、ビタミンB6、B12や葉酸の摂取不足(骨質の低下)
- 生活習慣:喫煙、過度の飲酒、運動不足、痩せの体型、若い頃の過度なダイエット
- 薬剤:ステロイドや抗てんかん薬の長期使用。
- 遺伝的要因:骨密度の低さや骨折のリスクは遺伝的要因も影響します。
また、日本人には骨粗鬆症になりやすい2つの特徴があります。
一つ目は、日本人の98%がビタミンD不足であると言われます。ビタミンDは腸においてカルシウムを吸収させる働きがあります。ビタミンDの不足で、カルシウムが吸収できずコンクリート部分の強度が落ち骨密度低下に繋がります。
二つ目は、日本人は西洋人と比較して、骨質に影響するコラーゲンの質が悪いとされます。手足より特に背骨におけるコラーゲンの質が悪く、日本人の圧迫骨折(背骨の骨折)が多い理由の一つとして考えられています。背骨に多い「いつのまにか骨折(知らない間に発生する圧迫骨折)」もこのコラーゲンの劣化が関与しています。
骨粗鬆症の診断
骨密度測定
DXA法(デュアルエネルギーX線吸収法)が標準的な検査で、ガイドラインで推奨されている腰椎や大腿骨での骨密度を測定します。その数値を継続的に測定し、過去と現在を比較していくことが大事です。手(てくび)や足(かかと)での骨密度検査は精度が悪くガイドラインでは推奨されていません。血液検査
カルシウム、ビタミンD、骨代謝マーカーを測定し骨代謝を評価します。
画像検査
X線でも骨粗鬆症の検出が可能です。
リスク評価
FRAXスコアを用いて10年間の骨折リスクを評価することがあります。
骨粗鬆症の早期発見・早期予防を行い、 健康寿命を伸ばすことが大切
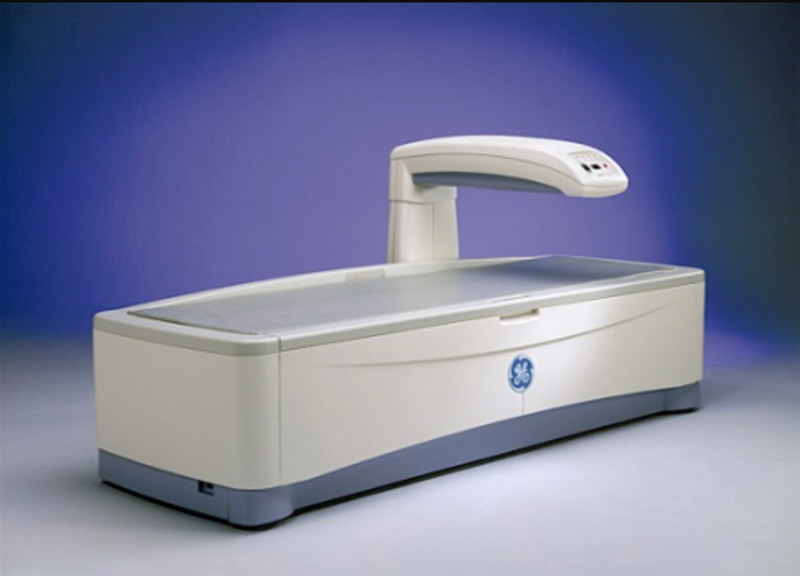
当院の骨密度測定装置(DXA法) GE社製®︎ PRODIGY FUGA
- 完全自動のため測定時間はわずか7分
- ガイドラインが推奨する腰椎・大腿骨で骨密度を測定
- 正確性が高い測定値のため薬物治療の効果判定が可能
骨密度検査の希望があればスタッフへお声掛けください!
骨粗鬆症の治療
①薬物療法
骨吸収抑制剤
女性ホルモン製剤(エストロゲン)、ビスフォスフォネート製剤、デノスマブなど
骨形成促進剤
活性型ビタミンD3製剤、ビタミンK2製剤、テリパラチド(副甲状腺ホルモン)、ロモソズマブなど
骨の成分となる薬
カルシウム製剤
ビタミンD製剤
アルファカルシドール、エディロール
アルファカルシドールやエディロールは、ビタミンD誘導体であり、厳密には「ビタミンD含有量」とは異なるものです。これらは活性型ビタミンDまたはその前駆体として機能し、骨代謝やカルシウム・リン代謝を調整する医薬品です。
アルファカルシドール
体内で肝臓により活性型ビタミンD(カルシトリオール)に変換されます。活性型ビタミンDそのものではないため、純粋なビタミンD含有量という考え方は適用しにくいです。
エディロール
活性型ビタミンD3(カルシトリオール)を化学修飾した誘導体。骨代謝に特化した作用を持ち、通常のビタミンDと比べて骨密度の改善効果が強いとされています。
これらの薬剤には、内服薬のものや自己注射するもの、また毎日服用のものや1カ月に1度の投与でよいものなど、様々な種類があります。当クリニックでは、骨密度検査や採血結果、また背骨の状態など各々の病態に応じて、またご希望にあわせて治療薬を組み合わせ選択していきます。
②生活習慣の改善
- 骨密度の向上のためにカルシウム(1日800mg以上)やビタミンD(1日800IU以上)の十分な摂取
- 骨質の向上のためにビタミンB6、B12や葉酸の摂取
- 適度な運動(特に体重などの負荷をかける運動がコラーゲンの質を改善させ骨質の向上に有効、また筋力トレーニングは骨折のきっかけとなる転倒予防にもなる)、階段の上り下りやウォーキングなどを積極的に取り入れましょう
- 1日15~30分の日光浴(紫外線によって皮膚でビタミンDが生成)
- 禁煙・節酒
③骨折予防
転倒を防ぐ環境整備(手すりの設置、滑り止めマットの利用など)
骨粗鬆症の予防
①若年期の骨量(骨密度)ピークの確保
- バランスの取れた食事と適度な運動(骨質の改善)を心掛ける。
- 月経周期に影響を及ぼすような過度なダイエットや運動は控える。
②中高年期の生活習慣改善
- カルシウム(1日800mg以上)とビタミンD(1日800IU以上)を摂取する。
- 日光浴(1日15~30分)やウォーキングなど適度な運動(骨質の改善)で骨を刺激する。
- 生活習慣病があればそのコントロールをしっかり行う。例えば、糖尿病があれば血糖値を上がりすぎないよう注意するなど。
③リスク因子の管理
- 喫煙・過度の飲酒を避ける。
- 定期的な骨粗鬆症検査を受け、早期発見に努める。
- 骨粗鬆症の予防には生涯にわたる取り組みが必要であり、特に高齢者には早期診断と適切な治療が重要です。
骨密度に大事なカルシウムとビタミンD摂取を推奨する食品例
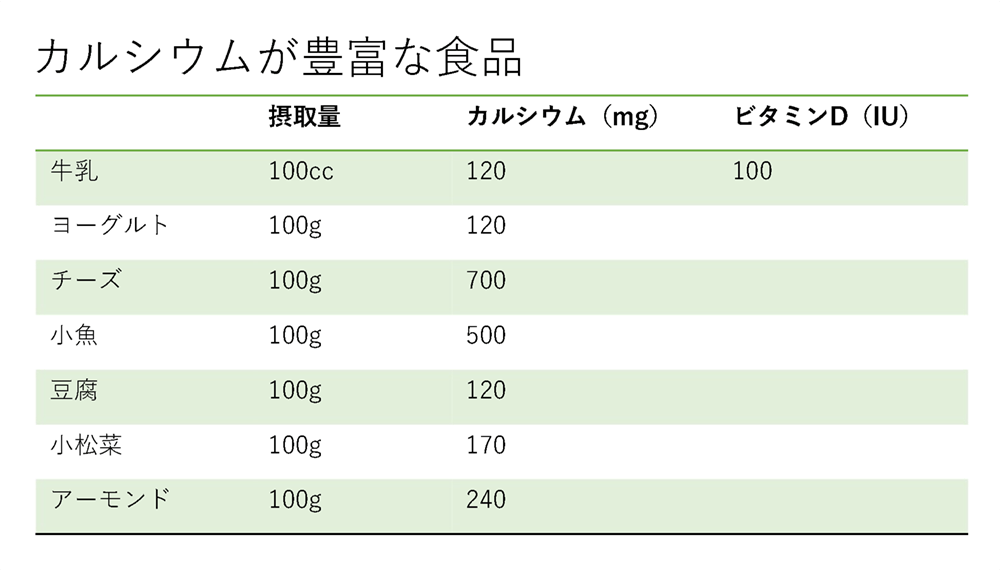
カルシウムが豊富な食品
牛乳、ヨーグルト、チーズ、小魚、大豆・大豆製品、葉物野菜(ほうれん草、ブロッコリー、小松菜、チンゲン菜など)
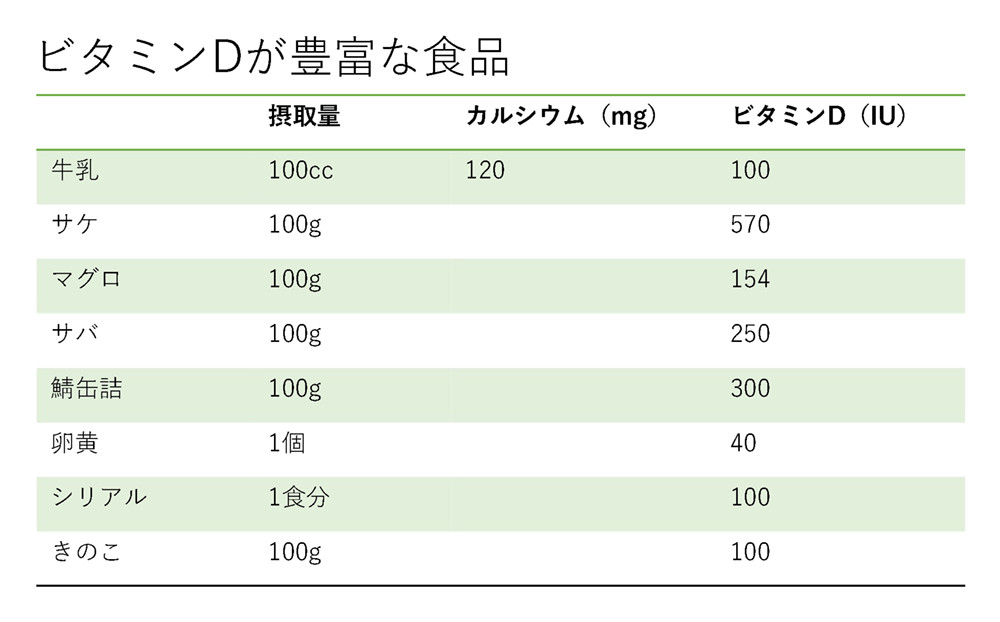
ビタミンDが豊富な食品
牛乳、脂肪性の魚(サケ、マグロ、サバ、サンマ)、卵黄、キノコ類(シイタケ、エリンギ)
1日の献立例
例1
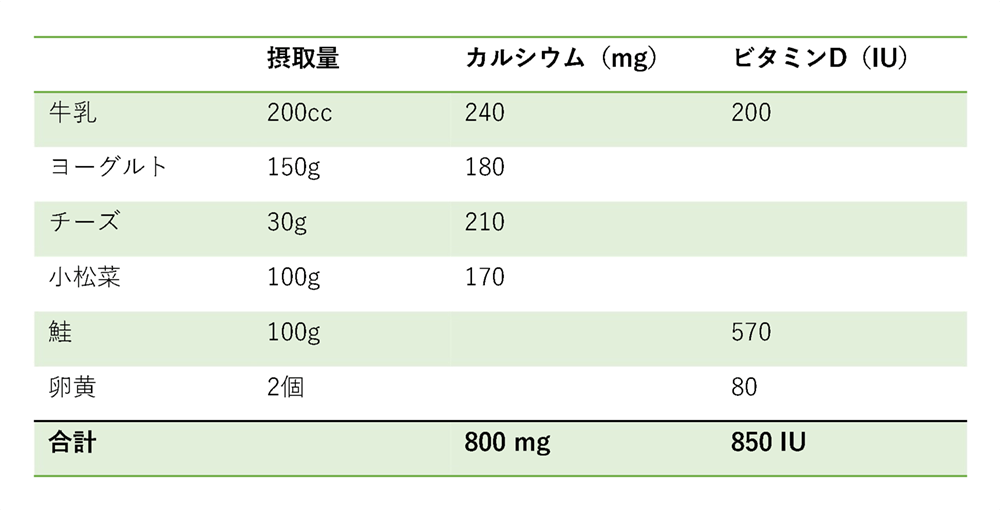
例2
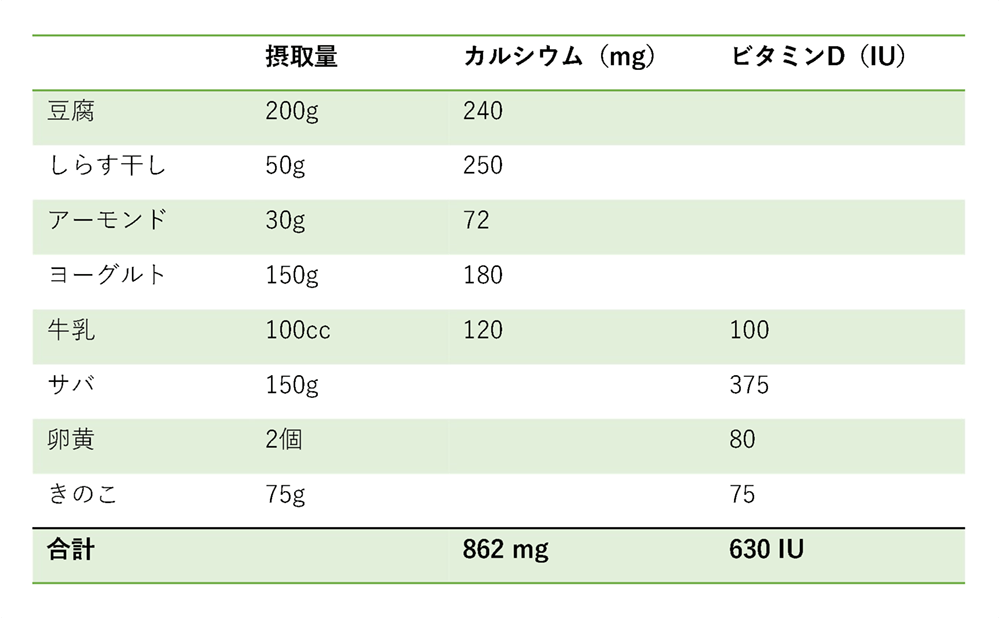
注意点としては、カルシウム製剤やビタミンD製剤を内服しながらのこれら食材の過剰摂取は、高カルシウム血症を発症する可能性があります。内服をしている場合は医師へ相談の上、過剰摂取には気をつけてください。高カルシウム血症では、倦怠感、疲労感、食欲不振などが起こり、さらに高度になると筋力低下、口渇、多飲、多尿、悪心、嘔吐等が出現します。
骨質に大事なビタミンB6、B12、葉酸摂取を推奨する食品例
ビタミンB6、B12、葉酸がバランスよく含まれる食品は、一つの食品だけでは難しいですが、以下の食品を組み合わせることで摂取できます。それぞれの栄養素を豊富に含む食品を挙げますので、バランスよく摂取できるよう工夫してみてください。
ビタミンB6を多く含む食品
- 鶏肉(特にささみや胸肉)
- 魚類(マグロ、サケ、カツオなど)
- バナナ
- ジャガイモ
- ヒマワリの種やピスタチオ
ビタミンB12を多く含む食品
- 魚介類(サバ、アジ、イワシ、貝類)
- 肉類(特にレバー)
- 卵
- 乳製品(チーズやヨーグルト)
葉酸を多く含む食品
- 緑黄色野菜(ほうれん草、アスパラガス、ブロッコリー)
- 果物(アボカド、キウイ、オレンジ)
- 大豆製品(納豆、豆腐)
- レバー
- 全粒穀物(全粒パンやオートミール)
バランスの良い組み合わせ例
鶏肉とブロッコリーのソテー
鶏肉(ビタミンB6)とブロッコリー(葉酸)の組み合わせ
サバのグリルとほうれん草のおひたし
サバ(ビタミンB12)とほうれん草(葉酸)の組み合わせ
全粒パンのサンドイッチ(卵、アボカド、ほうれん草入り)
卵(ビタミンB12)、アボカドとほうれん草(葉酸)、全粒パン(葉酸補助)の組み合わせ
これらを日々の食事に取り入れることで、ビタミンB6、B12、葉酸をバランスよく摂取できます。