当クリニックの院長は長年せぼね診療を専門に行ってきました。
その経験を活かし、クリニックでも専門的なせぼね診療を行います。一般的な肩こりから腰痛、手足の痺れや痛み、また他院で手術後に残った痛みや痺れに対しても対応可能です。レントゲン、エコー、骨密度による精査は可能ですが、MRIは提携病院への依頼となります。他院で撮影されたCD-Rデータがありましたらご準備いただけるとスムーズな診療を受けることができます。
頚部疾患
頚部筋性疼痛(頚部の筋筋膜性疼痛・筋機能不全による頚部や肩の痛みや凝り)
「首がこるからマッサージに行く」という方は多いですが、医学的に見ると、慢性痛の根本原因は単なる筋肉の疲労ではなく、骨格の崩れによる「筋機能不全(本来働くべき筋肉が働かず、特定の使われている筋肉だけが過緊張している状態)」にあります。
首の痛みやこりは、単一の原因で起きることは稀で、医学的には、「構造的な負担(姿勢)」に、「環境・生理的な悪化因子(デスクワーク・睡眠・ストレス等)」が積み重なり、筋肉が酸欠状態(虚血)に陥ることで発症します。
当院では、以下の「3つの構造的要因」と「8つの環境的・生理的要因」を分析し、根本治療を行います。
1. 構造的要因と「筋機能不全」のメカニズム
なぜ筋肉が硬くなるのでしょうか?
それは、崩れた骨格を支えるために、筋肉が「伸ばされながら力を出し続けている(遠心性収縮)」からです。
① 頭部のポジション(Forward Head Posture)
成人の頭の重さは約5〜6kg(ボウリングの球程度)あります。生理学的な研究(Kapandjiのバイオメカニクス等)によると、頭が正常な位置から前方へ2.5cm出るだけで、首にかかる負荷は約2倍(10kg以上)に跳ね上がります。スマホ操作やPC作業で頭が前に出ている状態は、常に首の筋肉が「10kg以上の重りを紐で引っ張り続けている」のと同じ過酷な状況です。
② 頚椎アライメント(ストレートネック)
本来、首の骨(頚椎)は緩やかに前弯(前にカーブ)しており、このカーブがバネのように衝撃を吸収します。しかし、「前弯の消失=ストレートネック」や「後弯変形(前弯と逆の後ろにカーブ)」になると、バネの機能が失われます。その結果、頭の重量負荷がダイレクトに筋肉や関節にかかり、慢性的な疼痛を引き起こします。
③ 肩甲骨アライメント(なで肩・巻き肩)
首の筋肉の多くは、肩甲骨に付着しています。猫背で肩が前内側に入る「巻き肩」や、肩が下がる「なで肩」の状態にあると、首の筋肉(僧帽筋や肩甲挙筋、菱形筋)は常に引き伸ばされた状態になります。「ゴムを限界まで引っ張った状態」が続くため、筋肉の中の血流が途絶え、トリガーポイント(発痛硬結)と呼ばれる痛みのしこりが形成されます。
【結果:筋機能不全】
上記のようなアライメント不良が続くと、以下の悪循環が生じます。
- 1. 頑張れていない筋肉(インナーマッスルの機能不全): 頭を支えるための深層筋(インナーマッスル)が働かなくなる。これは腰部と同じ考え方です。
- 2. 頑張りすぎる筋肉(アウターマッスルの過緊張): 機能不全に陥ったインナーマッスルの分まで、表面の筋肉(僧帽筋などアウターマッスル)が必死に頭を支えようと頑張りガチガチに固まります。この「インナーマッスルの機能不全」がある限り、過緊張したアウターマッスルをマッサージでほぐしても、すぐにまた固まってしまい元の状態に戻ってしまいます。
2. 環境的・生理的要因
構造的な問題に加え、以下の習慣が「筋肉の質」を低下させ、痛みを増強・持続させていることが医学的に指摘されています。
① デスクワーク・長時間の同一姿勢(静的筋収縮)
筋肉にとって最も過酷なのは「重いものを持つこと」ではなく、「弱い力で長時間じっと支え続けること」です。
- メカニズム:パソコン作業などで腕を浮かせたり、頭を支えたりする微弱な力が続くと、筋肉の内圧が上がり血管が圧迫されます。すると血流が途絶え、筋肉が「酸欠」になり、ブラジキニンなどの発痛物質が蓄積されると言われています。
- 30分の壁:医学的には、同じ姿勢を30分続けると筋膜の滑走性が低下し始めると言われています。
② 睡眠不足と質の低下(回復不全)
「寝ても疲れが取れない」のが最大の問題です。
- 交感神経の過緊張:睡眠不足は自律神経の「交感神経(戦う神経)」を優位にし、全身の血管を収縮させます。寝ている間も筋肉が緊張し続けるため、翌日も筋緊張の状態が続きます。
- 修復ホルモンの減少:筋肉の微細な損傷を治す「成長ホルモン」は、深い睡眠中にしか分泌されず、症状持続の原因となり得ます。
③ 眼精疲労(VDT症候群)
「目の疲れ」は直結して「首の痛み」になります。
- 後頭下筋群との連動:目のピントを調節する筋肉と、首の後ろ(後頭骨の下)の筋肉は神経学的に連動しています。画面を凝視し続けると、無意識に首の奥がロックされ、頑固な頭痛や首こりを引き起こします。
④ TCH(Tooth Contacting Habi、歯列接触癖)と食いしばり・歯ぎしり
仕事に集中している時、歯を食いしばっていませんか?就寝時に歯ぎしりをしていると指摘されませんか?
- 本来、リラックスしている時は上下の歯は離れています。無意識に歯を接触させたり食いしばったりする癖(TCH)があると、顎から首の筋肉(胸鎖乳突筋など)が常に緊張状態になります。
- 夜間就寝時の「歯ぎしり」も原因になり得ます。
⑤ 寒冷刺激(エアコンなどの冷え)
首元が冷えると、熱を逃がさないように筋肉が収縮し、血流が悪化します。夏場のエアコンの風が首に直撃する環境は要注意です。
⑥ 水分不足(筋膜の脱水)
筋肉を包んでいる「筋膜」は主成分が水です。水分が不足すると、筋膜の潤滑性が失われてドロドロになり、筋肉同士が癒着して滑りが悪くなります(滑走障害)。意識的な水分摂取(水・麦茶など)でこれらを改善させます。
⑦ カフェインの過剰摂取
コーヒーやエナジードリンクに含まれるカフェインには、以下の2つのデメリットがあります。
- 利尿作用:体内の水分を排出し、上記の「筋膜の脱水」を加速させます。
- 交感神経の刺激:カフェインは交感神経を興奮させ、血管を収縮させるため、筋肉の緊張が取れにくくなります。痛みがある時期は、カフェインを控えめにし、ノンカフェインの飲料を選ぶことをお勧めします。
⑧ 枕の高さと位置
人生の3分の1を占める就寝時間における姿勢も重要です。
- 高さ:高すぎる枕は首を強制的に曲げ(ストレートネックを助長)、低すぎる枕は首を反らせて関節を痛めます。「立っている時の自然な首の角度」を保てる高さが理想です。
- 位置(重要):枕は「頭」だけに乗せるのではなく、「肩口(首の付け根)」まで隙間なく入れることが重要です。首の下に隙間があると、寝ている間中、筋肉が緊張し続けることになります。
3. 当院の治療アプローチ
「緊張して固まった筋肉をほぐす」だけでなく、「機能不全に陥り眠ってしまった筋肉を目覚めさせる」ことが重要です。
- トリガーポイント注射・ハイドロリリース: 緊張し固まってしまった筋肉や筋膜に麻酔薬を注入し、物理的にほぐして血流を改善させ症状を緩和させます。
- 運動器リハビリテーション(機能改善):ここが最も重要です。
- リアライメント: 固まった頚部や肩甲帯、胸椎などの背中や胸周りの筋肉をストレッチし、頚部の姿勢や巻き肩を矯正していきます。身体の土台となる足や腰へアプローチすることもあります。
- 筋再教育: 眠っている「首のインナーマッスル(深層屈筋群)」や「肩甲骨を支える筋肉」をトレーニングし、「自分の筋肉で頭や肩甲骨を正しい位置に支えられる身体」を作ります。
- 生活指導:水分摂取量の目安や、ご自宅の枕の調整方法など、患者様の生活スタイルに合わせたアドバイスを行います。
頚椎椎間関節症
1. 病態(首の「関節」が痛む病気)
頚椎の後ろ側には、骨と骨をつなぐ「椎間関節(ついかんかんせつ)」という小さな関節が左右に存在します。膝や股関節と同じように、この関節も加齢や無理な姿勢によって負担がかかり軟骨がすり減り、炎症(関節炎)を起こすことがあります。これが頚椎椎間関節症です。
- 「寝違え」の正体:朝起きた時に首が痛く回らない、いわゆる「寝違え」の多くは、この関節に急激な炎症が起きた状態(捻挫のような状態)であると考えられています。
2. 特徴的な症状(関連痛)
【首だけでなく、背中や肩も痛みます】
最大の特徴は、痛みの原因は「首」にあるのに、痛みを感じる場所が「肩」や「背中、肩甲部」に広がる「関連痛(かんれんつう)」が生じることです。
- 痛みの広がり:障害される関節の場所によって、後頭部(上位頚椎の椎間関節症)、肩の上部・肩甲骨の内側(中下位頚椎の椎間関節症)などに重苦しい痛みが放散します。
- 動作時痛:「振り向く(回旋)」動作で、関節に圧力がかかり痛みが強くなります。
3. 診断:ブロック注射による確定診断
レントゲン検査で関節の変形(隙間が狭い、骨棘がある)を確認することはできますが、画像上の変形と痛みが必ずしも一致しないことがあります。動作による痛みや身体所見から痛みとの整合性を確認します。また、最も確実な診断方法は「診断的ブロック注射」です。
- 診断のプロセス:痛みが疑われる関節の近くに局所麻酔薬を注射します。その直後に「いつもの痛みが消えた」場合、その関節が痛みの原因であると確定診断できます。
4. 治療方針
① 保存療法(薬物・リハビリ)
- 薬物療法:痛み止め(NSAIDs)や湿布を使用し、関節の炎症を抑えます。
- 運動器リハビリテーション:猫背などの不良姿勢は、首の関節に常に負担をかけ続けます。胸椎(背中の骨)の動きを良くしたり、頭の位置を正しい位置に戻すための姿勢指導を行い、関節への負担を根本から減らします。腰椎同様に、アウターマッスルの過緊張も原因となり得るため、インナーマッスルエクササイズによる疼痛軽減を図ります。
② ブロック注射
飲み薬やリハビリで改善しない強い痛みに対しては、注射治療が非常に有効です。
- 椎間関節ブロック:抗炎症薬(ステロイド)と麻酔薬を注入します。
- 神経根ブロックとの違い:ヘルニアなどの「神経の痛み」に対する注射とは異なり、こちらは「関節の痛み」に対する治療です。関節への注射はいろいろなリスクが少なく、繰り返し行うことが可能な治療法です。
頚椎椎間板ヘルニア
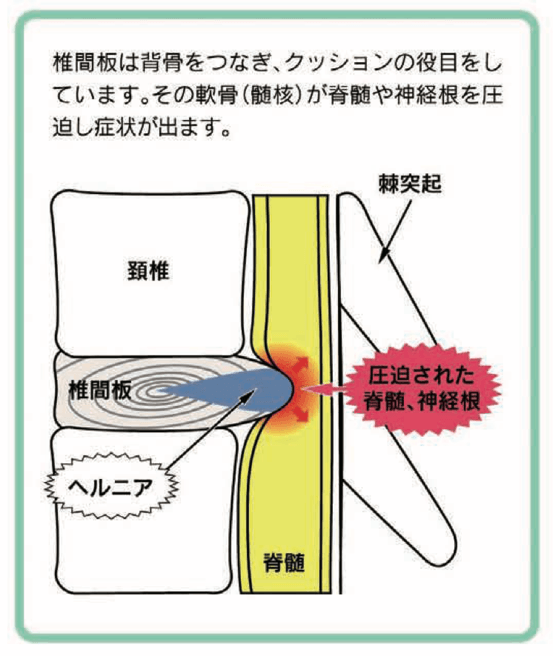
1. 病態とメカニズム
首の骨(頚椎)の間でクッションの役割を果たしている「椎間板」の内部から、ゼリー状の組織(髄核)が後方に飛び出してしまった状態です。飛び出したヘルニアが、腕や手に向かう神経(神経根)を圧迫し、強い炎症を引き起こすことで発症します。
- 頚椎症性神経根症との違い:「頚椎症」が加齢による骨の老化(硬い組織)であるのに対し、椎間板ヘルニアは比較的若い世代(20〜50代)にも多く発症し、軟骨組織(柔らかい組織)が原因である点が特徴です。
2. 特徴的な症状
【肩甲骨の内側や、腕への激痛】
首の痛みだけでなく、以下のような神経症状が強く出ることが特徴です。
- 放散痛(ほうさんつう):片側の肩甲骨の内側から、腕、指先にかけて「電気が走るような」「焼けるような」激しい痛みやしびれが生じます。
- 姿勢による増悪:うがいをする時のように「上を向く(首を反らす)」動作や、痛い側に首を傾けると、神経の圧迫が強まり症状が悪化します。
- 夜間痛:炎症が強い時期は、夜も眠れないほどの激痛に襲われ、救急搬送されることがあります。
3. 自然経過と予後
「ヘルニアはずっと残る」と思われがちですが、近年の医学的研究により、「自然に小さくなる(退縮する)確率が高い」ことが分かっています。
- 自然治癒のメカニズム:飛び出したヘルニアは、身体にとって「異物」と認識されます。すると、マクロファージという免疫細胞が集まり、ヘルニアを食べて(貪食して)吸収してしまう働きが起こります。発症から2〜3週間が痛みのピークですが、その後は免疫反応により炎症が収束し、3ヶ月程度で症状が気にならなくなるケースが大半です。ヘルニアの吸収にはもうしばらくに期間を要します。
4. 診断と治療方針
診断
- レントゲン検査では骨の間隔が狭くなっていることは分かりますが、軟骨である椎間板ヘルニアそのものは写りません。確定診断および、脊髄(大元の太い神経)への圧迫がないかを確認するために、MRI検査が必須となります。
治療(保存療法が第一選択)
基本的には、自然退縮を待つための「保存療法」を行います。
- 薬物療法:鎮痛剤(NSAIDs)に加え、神経の過敏性を抑える薬剤を使用します。
- 頚部神経根ブロック:痛みが激しく日常生活に支障がある場合、エコーガイド下で神経の根元に麻酔薬を注入します。炎症を直接抑えるため、非常に高い除痛効果が期待できます。
手術を検討するケース
保存療法で多くは改善しますが、以下のような場合は、専門医による手術(除圧術)を検討します。
- 運動麻痺:手に力が入らない、物が掴めない。
- 脊髄症状:両手がしびれる、指の動きが悪くなる、足がもつれて歩きにくい、排尿障害がある。
- 難治性疼痛:ブロック注射や強力な薬をなどの治療を行っても、耐え難い痛みが続く場合。
(日本整形外科学会HPより)
(日本整形外科学会HPより)
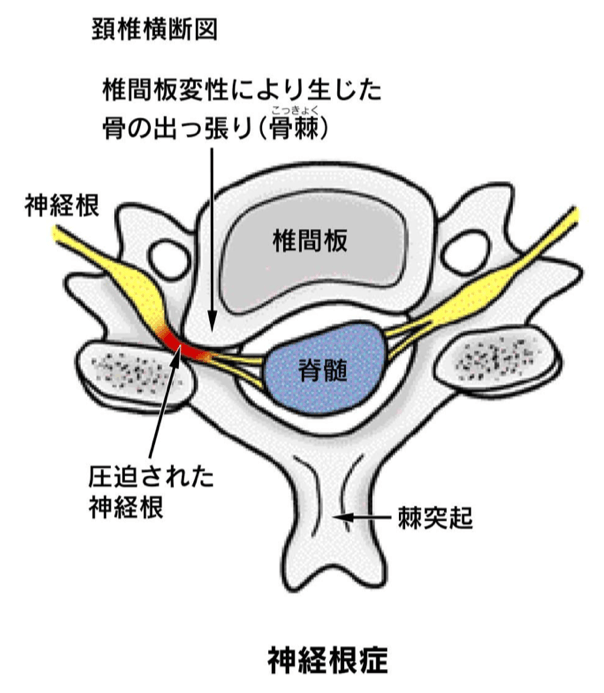
頚椎症性神経根症(けいついしょうせい しんけいこんしょう)
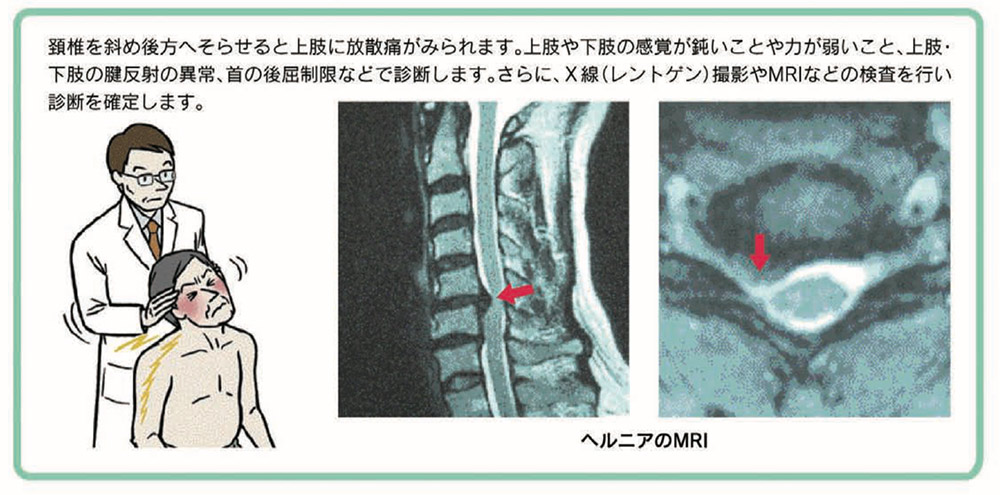
1. 病態とメカニズム(なぜ腕や手がしびれるのか)
加齢に伴い、首の骨(頚椎)のクッションである「椎間板」が弾力を失って潰れたり、骨の角がトゲのように変形(骨棘:こつきょく)したりします。この変形部分が、脊髄から枝分かれして腕や手に向かう「神経根(しんけいこん)」の出口(椎間孔)を狭め、神経を圧迫・刺激し炎症が起こることで発症します。
- 頚椎症性脊髄症との違い(重要):首の神経障害には、大元の太い神経(脊髄)が圧迫される「脊髄症」と、枝分かれした神経(神経根)が圧迫される「神経根症」があります。本疾患(神経根症)は、片側の腕や手に症状が出るのが特徴で、手足の麻痺などを伴う脊髄症に比べて予後は良好です。
2. 特徴的な症状
【肩甲骨の内側が痛むのがサインです】
単なる「肩こり」と間違われやすいですが、医学的には以下の特徴的な症状を示します。
- 放散痛(ほうさんつう):首を動かした時に、首の付け根から肩甲骨、腕、指先へと電気が走るような痛みが響きます。
- 特定姿勢での増悪:上を向く(首を反らす)動作や、痛い側に首を傾ける動作をすると、神経の出口が狭まるため痛みやしびれが強くなります(スパーリング徴候)。
- 夜間痛:炎症が強い時期は、夜寝ている時にうずくような痛みで目が覚めることがあります。
3. 自然経過と予後
「一生治らないのではないか」と不安になる方が多いですが、医学的データによると自然経過は比較的良好です。
- 保存療法の有効性:多くの症例では、手術を行わなくても投薬やリハビリなどの保存療法で改善します。一般的には、発症から2〜3週間で激しい炎症(ピーク)は落ち着き、数ヶ月(3ヶ月程度)かけて症状が沈静化していくケースが大半です。これは圧迫されている神経が環境に適応したり、炎症が落ち着いたりするためと考えられています。
4. 診断と治療方針
診断
- レントゲンでは、骨の辺縁の骨棘形成を確認し、椎間孔と言われる神経根の出口部での骨性狭窄の存在を確認します。この部位と症状部位との医学的整合性があるか診察します。
- MRI検査(確定診断):レントゲンでは「骨の変形」しか分からず、神経の状態は確認できません。ヘルニアの有無や、危険な「脊髄症(脊髄の圧迫)」が隠れていないかを確認するためにMRI検査が重要です。
治療(保存療法が中心)
- 薬物療法:通常の痛み止め(NSAIDs)に加え、神経の興奮を抑える「神経障害性疼痛治療薬」を併用します。
- 頚部神経根ブロック:痛みが激しく、夜も眠れないような場合には、超音波(エコー)ガイド下で神経の根元に直接麻酔薬を注入するブロック注射を行います。炎症を強力に抑えるため、即効性と高い除痛効果があります。
- 運動器リハビリテーション:痛みが落ち着いてきたら、首への負担を減らす姿勢指導(猫背の改善)や、2次的に生じた肩甲骨周囲の筋肉をほぐす運動療法を行います。
手術が必要なケース
保存療法が基本ですが、以下の症状が出ている場合は神経が不可逆的(元に戻らない)なダメージを受ける前に手術を検討します。
- 筋力低下:手に力が入らない、箸が使いにくい、ボタンが留めにくい。
- 耐え難い疼痛:ブロック注射や強力な薬などの治療を行っても、痛みが全く引かない場合。
(日本整形外科学会HPより)
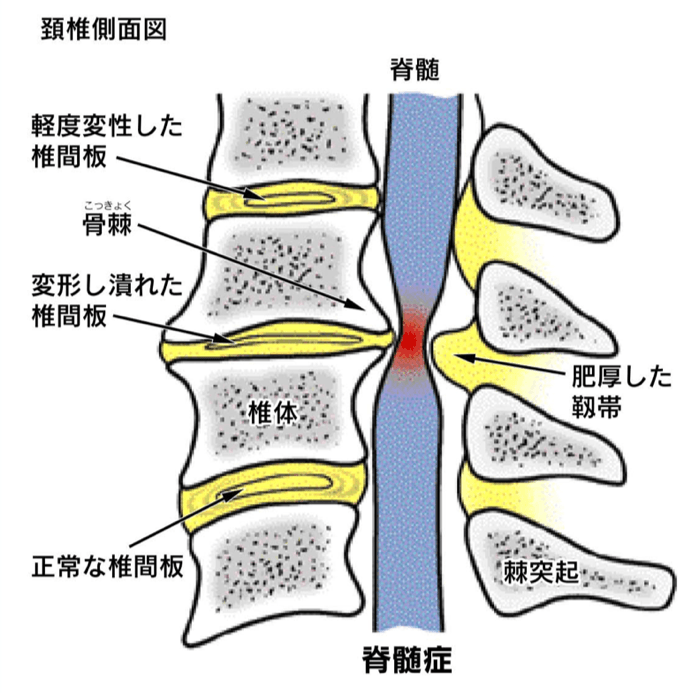
頚椎症性脊髄症(けいついしょうせい せきずいしょう)
1. 病態とメカニズム(神経の「大元」が傷つく病気)
加齢に伴い、首の骨の変形(骨棘)、靭帯の肥厚、椎間板の膨隆などが複合的に生じ、神経の通り道である脊柱管が狭くなる疾患です。最大の特徴は、枝分かれした神経(神経根)ではなく、脳から続く神経の本幹である「脊髄(せきずい)」そのものが圧迫される点にあります。
- なぜ怖いのか(医学的エビデンス):末梢神経(手足の神経)と異なり、脊髄(中枢神経)は一度強く傷ついてしまうと、再生・修復することが非常に困難な組織です。そのため、不可逆的(元に戻らない)な変化が起きる前に発見し、対処することが極めて重要です。
2. 特徴的な症状
【しびれだけでなく、「動き」が悪くなるのがサイン】
痛みはそれほど強くないことが多いですが、手足の痺れに加えて以下のような運動機能の障害(麻痺)が徐々に進行します。
- 巧緻運動障害(こうちうんどうしょうがい):指先が不器用になります。「お箸が使いづらい」「シャツのボタンが留めにくい」「小銭がつまみにくい」といった症状が現れます。
- 歩行障害(痙性歩行):足が突っ張ってしまい、スムーズに出なくなります。「階段を降りるのが怖い(手すりが必要)」「平らな道でもつまずく」「小走りができない」などが典型的な症状です。
- 膀胱直腸障害:進行すると、頻尿や失禁など、排泄の機能に支障が出ることがあります。
3. 診断:MRI検査の必須性
レントゲンでは「骨の変形や骨のずれ」を見つけ、脊柱管と言われる脊髄神経の通る管の前後の幅が小さくなっていることを確認します。
確定診断にはMRI検査が必須で、以下の点を確認します。
- 圧迫の程度:脊髄が物理的にどれくらい圧迫されているか。
- 輝度変化(Signal Change):脊髄の中で「神経細胞の壊死」や「浮腫」が起きていないか(黒い脊髄神経の中に白く光る変化がないか)。このサインがある場合、重症度が高いと判断されます。
4. 治療方針
保存療法(軽症の場合)
- 1. 脊髄の血流改善薬や慎重な運動器リハビリテーション。
- 2. 適応:しびれが軽度で、日常生活動作(手先の動きや歩行)に支障がない場合に限り、厳重な経過観察のもとで行います。
- 3. 注意点:頚椎症性脊髄症は、ヘルニアと違って自然治癒(自然に圧迫がなくなること)は期待できません。進行性であるため、悪化の兆候を見逃さないことが重要です。
手術療法(推奨されるケース)
医学的なガイドラインにおいて、「手指の巧緻運動障害」や「歩行障害」が出現した時点で、早めの手術(除圧術)が推奨されています。
- 目的:手術の主目的は「症状をゼロにすること」よりも、「これ以上脊髄神経にダメージが加わり細胞が死んでしまわない(車椅子生活などにならない)ように進行を食い止める」ことにあります。
- 見通し:麻痺が軽いうちに手術を行えば回復も良好ですが、重度の麻痺が完成してからでは、手術をしても回復に限界が生じます。そのため、当院では手術が必要なタイミングを逃さぬよう、適切な時期に専門病院へご紹介いたします。
一度死んでしまった細胞は生き返りません。圧迫や血流障害により弱ってしまった細胞を、手術(除圧)により元気に回復させることが重要です。
(日本整形外科学会HPより)
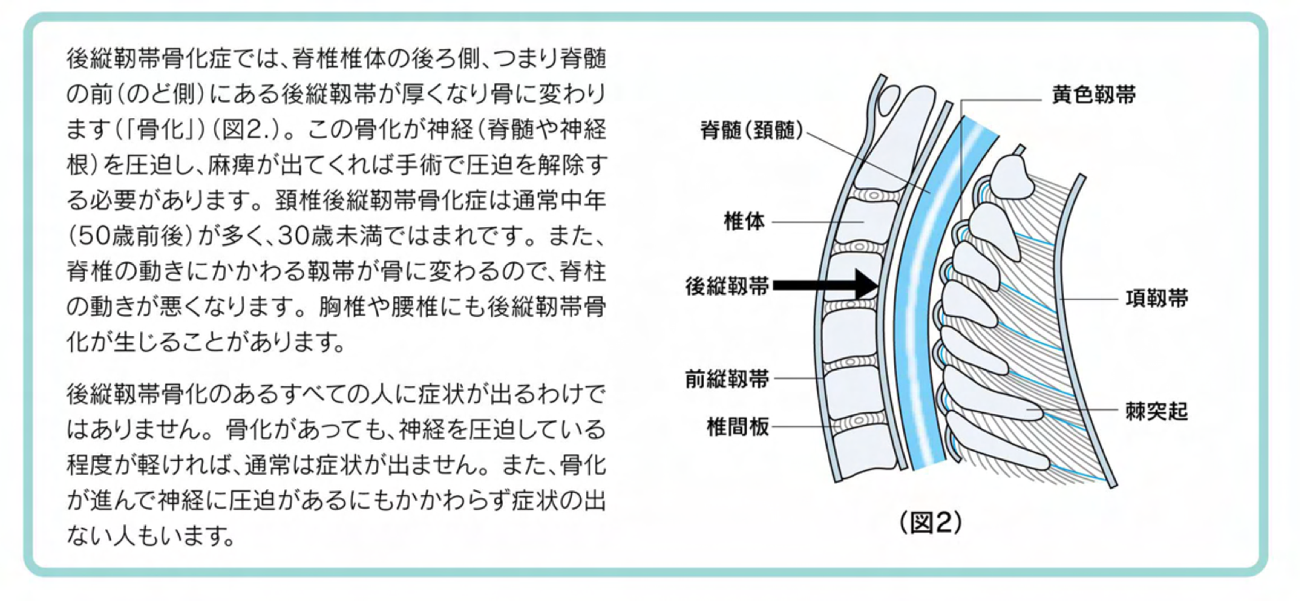
頚椎後縦靭帯骨化症(OPLL)
1. 疫学(日本人に多い「指定難病」)
椎体の後方を縦に走り、骨同士をつなぎ止めている「後縦靭帯(こうじゅうじんたい)」が、骨のように硬く変化(骨化)して分厚くなる病気です。この骨化した靭帯が、すぐ後ろにある「脊髄(せきずい)」を圧迫することで、手足のしびれや運動障害を引き起こします。
- 日本人男性に多い:欧米人に比べて日本人を含む東アジア人に多く発症することが分かっています。特に50歳以上の男性に多く見られ、男女比は「2:1 〜 3:1」で男性優位です。その治療の難しさから、厚生労働省の「指定難病」に認定されており、重症度によっては医療費助成の対象となります。
2. 原因とリスク(肥満・糖尿病との深い関連)
なぜ靭帯が骨になってしまうのか、完全な原因は未解明ですが、近年の日本の研究により「遺伝的素因」と「全身の代謝異常」が深く関わっていることが明らかになっています。
- 肥満・糖尿病リスク(メタボリック症候群):本邦の調査により、この病気の患者様は「肥満」や「糖尿病」を合併している割合が高いことが分かっています。
- 若年発症のリスク:肥満傾向のある方は、そうでない方に比べて約10歳も若く発症するというデータもあり、内臓脂肪などが分泌する物質が骨化を促進させている可能性が指摘されています。
- つまり、単なる「首の老化」ではなく、全身の「代謝疾患(メタボリックシンドローム)」の一部分症として捉える必要があります。
3. 特徴的な症状(脊髄症状)
初期は首の張りや軽い手のしびれ程度ですが、進行すると「脊髄(神経の本幹)」が圧迫されるため、以下のような重篤な症状が現れます。
- 知覚障害:手足の広範囲にしびれや感覚の鈍さが生じます。
- 巧緻運動障害(こうちうんどうしょうがい):箸がうまく使えない、ボタンが留めにくい、字が書きにくいなど、指先の細かい動きができなくなります。
- 歩行障害(痙性歩行):足が突っ張ってスムーズに出ない、階段の上り下りが怖い、平地でもつまずくといった症状が出現します。
4. 最大のリスク:軽微な外傷による「脊髄損傷」
最も警戒すべき点は、「転倒による脊髄損傷リスク」です。骨化した靭帯によって脊髄の通り道が狭くなっているため、「転んで尻もちをついた」「軽く追突された」といった軽微な衝撃であっても、脊髄が強く挟み込まれ、急激に手足が動かなくなる(四肢麻痺)ことがあります。転倒するまで後縦靭帯骨化により脊髄神経の圧迫はあるものの無症状のケースも多く、転倒し脊髄損傷を発生して初めて気付かれることもあります。
5. 診断と治療方針
診断(CT検査が必須)
レントゲンだけでなく、骨化の形状や厚みを正確に把握するためにCT検査が必須です。また、脊髄への圧迫度を見るためにMRI検査も併用します。
治療と生活指導
- 1. 保存療法(経過観察・減量指導):症状が軽度の場合は、内服薬などで経過を見ますが、進行を抑えるために「体重コントロール(肥満解消)」や「糖尿病の管理」が重要視されています。また、転倒しないための運動指導も行います。
- 2. 手術療法:手足の麻痺が出ている場合や、画像上で圧迫が高度な場合は、脊髄の通り道を広げる手術(椎弓形成術など)が推奨されます。
院長からのメッセージ
「手足がしびれる」「最近よく転ぶ」といった症状がある場合、この病気が隠れている可能性があります。特に糖尿病や肥満傾向のある方はリスクが高いため注意が必要です。指定難病ではありますが、適切な時期に治療を行い、生活習慣を見直すことで、重症化を防ぐことが可能です。
(日本整形外科学会HPより)

(日本整形外科学会HPより)
石灰沈着性頚長筋炎(せっかいちんちゃくせい けいちょうきんえん)
1. 病態
首の骨(頚椎)のすぐ前方にある「頚長筋(けいちょうきん)」という筋肉の腱に、カルシウムの結晶(ハイドロキシアパタイト)が沈着し、急激な炎症を起こす疾患です。肩によく起こる「石灰沈着性腱板炎」の首版と考えていただくと分かりやすいですが、発症部位が「頚椎の正面(のどの奥)」であるため、特徴的な症状が現れます。20代〜50代の比較的若い世代に多く見られます。
2. 特徴的な症状(首だけでなく「のど」も痛い)
【「寝違え」や「風邪」と間違われやすい】
突然の激しい首の痛みで発症しますが、最大の特徴は「飲み込みにくさ(嚥下痛)」を伴うことです。
- 頚部痛・運動制限:うなじや首の横が激しく痛み、首を回したり後ろに反らしたりすることが困難になります。ほぼ首を動かせません。
- 嚥下時痛(えんげじつう):炎症が起きている頚長筋は、食道や咽頭のすぐ後ろに位置しています。そのため、炎症による腫れ(浮腫)がのどを圧迫し、「唾を飲み込むだけでのどが痛い」という症状が出現します。
- 発熱:炎症反応により、微熱が出ることがあります。
3. 診断
レントゲン検査で頚椎前面の軟部組織の腫れやカルシウム結晶の沈着を確認します。症状が「髄膜炎(首が硬くなる)」や「咽頭後壁膿瘍(のどの奥の重篤な感染症)」と似ているため、これらを除外して確定診断を下すためにCTやMRI検査を行うこともあります。血液検査ではCRP(炎症反応)の上昇が見られます。
4. 治療方針と予後
【手術は不要。薬で治る「良性」の病気です】
激しい痛みとのどの違和感で不安になられる方が多いですが、予後は非常に良好です。
- 保存療法(基本):ロキソニンなどの非ステロイド性抗炎症薬(NSAIDs)の内服を行います。痛みが激しく食事が摂れない場合は、ステロイド薬を短期間使用することもあります。また、頚椎カラー(首のコルセット)を装着し、首の安静を保ちます。
- 治療期間:通常、治療開始から数日で痛みは劇的に改善し、1〜2週間程度で石灰は吸収され、自然に治癒します。手術などの外科的治療が必要になることはまずありません。
外傷性頚部症候群(いわゆる「むちうち損傷」「頚椎捻挫」)
1. 病態とメカニズム
交通事故の追突やスポーツでの衝突など、予期せぬ強い外力が身体に加わった際、重い頭部が振り子のように激しく揺さぶられ(鞭打つようにしなり)、首の筋肉・靭帯・椎間板・関節包などの軟部組織が広範囲に損傷した状態です。
- 医学的特徴:レントゲン検査では骨折や脱臼などの「骨の異常」が見当たらないため、軽視されがちです。しかし、実際には筋肉の微細断裂や出血、神経の過敏化が生じており、医学的には「頚椎捻挫(けいついねんざ)」として扱われます。
2. 多彩な症状と「遅発性」
【事故直後よりも、数日後が痛みのピークです】
- 疼痛の遅発性:受傷直後は興奮状態(アドレナリン分泌)にあるため痛みを感じにくいことがありますが、数時間〜数日経過して炎症がピークに達すると、首が動かせないほどの強い痛みや強張りが出現します。
- 関連痛と自律神経症状(バレ・リュー症候群):首の痛みだけでなく、頭痛、めまい、耳鳴り、吐き気、目の疲れといった「自律神経失調症状」を伴うことがあります。これは、首の筋肉の緊張により、近くを走る交感神経が刺激されるためと考えられています。
3. 診断:MRI検査の重要性
一般的なレントゲン検査では、筋肉や靭帯の損傷は写りませんが頚部の筋緊張を示唆する所見などの情報を得ることが可能です。「レントゲンでは特に大きな問題はないと言われたが、痛くてたまらない」「腕や手指が痺れや痛みが走る」という場合、当院ではMRI検査を行い、客観的な評価を行います。
MRIの役割
- 1. 損傷の可視化:損傷した筋肉や靭帯など組織の浮腫(炎症)を白く映し出し、痛みの原因を客観的に証明します。
- 2. 隠れ病変の発見:事故の衝撃で、元々あった無症状のヘルニアが悪化したり、脊髄神経を圧迫したりしていないかを確認します。
4. 治療方針(安静から活動へ)
治療は「急性期」と「回復期」で明確にアプローチを変えることが、早期回復の鍵となります。
- 急性期(受傷〜1週間):安静や薬物療法、ブロック注射で炎症を沈静化させます。
- 回復期(1週間以降):安静にしすぎると筋萎縮や筋硬直が生じ予後が悪化するため、早期から物理療法や運動器リハビリテーションを開始し、機能を回復させます。
5. 後遺障害と等級認定(治りきらなかった場合)
【適切な補償を受けるためには「医学的証拠」が必要です】
治療を継続しても、残念ながら痛みや痺れが残ってしまった場合、保険実務上で「症状固定(しょうじょうこてい)」とみなされます(一般的に事故から約6ヶ月が目安)。
この際、残存した症状に対して「後遺障害等級」の認定申請を行うことができますが、認定されるかどうかは「医学的な証明(他覚的所見)」があるかどうかに大きく左右されます。
主な等級と認定のポイント
| 等級 | 認定の基準 | 必要な医学的証拠(エビデンス) |
|---|---|---|
| 12級13号 | 頑固な神経症状が、医学的にかつ他覚的に「証明」できるもの | MRI画像で神経圧迫などの異常所見が明確にあること。 神経学的検査(腱反射や知覚検査)で多角的に異常が認められること。 |
| 14級9号 | 神経症状が、医学的に「説明」できるもの | 画像上の異常は軽微でも、事故の状況や治療経過からみて、痛みが残存していることに医学的整合性があること。 |
胸腰部疾患
- 腰痛症(筋膜性、椎間関節性、仙腸関節性、椎間板性、椎体性、分離症性、術後性)
- 腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 腰椎分離症
- 脊椎椎体骨折(圧迫骨折)
- 不顕性仙骨骨折(仙骨脆弱性骨折)
- 強直性脊椎骨増殖症(DISH)
- 側弯症(小児・成人)
- 脊柱後弯症(腰曲がり)
腰痛症
あなたの腰痛の原因は?
- ① 時期による分類(急性・慢性)
-
発症からの期間によって、適した治療法が異なります。
- 急性期(発症から14日以内)
治療方針:注射や投薬による「痛みの緩和」が中心です。
※多くの急性腰痛は数日で改善しますが、原因によっては慢性化することもあるため、早めの対処が重要です。 - 亜急性・慢性期(発症から14日以上経過)
治療方針:投薬に加え、リハビリテーション(セルフエクササイズ含む)による「機能回復」を中心に行います。
- 急性期(発症から14日以内)
- ② 疾患による分類と診断
- 腰痛の原因には、いわゆる腰痛症の原因として多い筋膜性腰痛や椎間関節性腰痛、椎間板性腰痛以外に椎間板ヘルニアや骨折など様々な疾患が隠れています。当院では、以下のステップで慎重に原因を特定し、治療を行います。
- 基本検査:身体所見(診察)やレントゲン画像から原因を推定し、治療を開始します。
- 精密検査:治療を行っても改善が見られない場合、MRI撮影(※)をお願いすることがあります。
椎間板ヘルニアの診断について 「レントゲンだけでヘルニアと診断された」というお話をよく耳にしますが、ヘルニアの確定診断にはMRI撮影が必須です。 また、MRIで椎間板の盛り上がり(ヘルニア)が見つかっても、それが必ずしも痛みの原因とは限りません。当院では画像所見だけでなく、診察による身体所見と照らし合わせ、本当に治療が必要な原因を見極めます。
腰痛を起こす疾患について
1. 筋膜性腰痛(姿勢性腰痛を含む)
① どのような痛みか(病態)
筋肉の過度な緊張によって生じる腰痛です。主に背骨を支える「脊柱起立筋(アウターマッスル)」や「臀部の筋肉(お尻の筋肉)」から生じます。 また、背骨の曲がりなどが原因で筋肉に負担がかかる「姿勢性腰痛」もこれに含まれます。
- 痛みのメカニズム:腰や臀部のアウターマッスルが過緊張を起こしている状態です。痛みの緩和には、これらの緊張を緩めると同時に、腹筋やインナーマッスルを正しく機能させることが重要になります。
② 治療方針
- 急性期(発症直後)
- 治療内容:ブロック注射、内服薬、電気療法、体幹ベルト
- 目的:痛みの即効性を期待する場合は、ブロック注射と体幹ベルトが有効です。注射によりアウターマッスルや臀筋の緊張を強制的に消失させます。併せて内服や電気療法を行い、筋緊張の緩和を目指します。
- 亜急性・慢性期
- 治療内容:運動器リハビリテーション(セラピストによる施術・運動療法)
- 目的:慢性的な痛みは、日常動作の癖や身体の特徴から生じていることが多く、注射だけでは一時的な効果で終わってしまいます。
- リハビリの内容:筋肉の弛緩に加え、インナーマッスルや腹筋群の筋力増強、ストレッチなどを行い、痛みの出ない身体作りと効果の持続を目指します。
③ 診断における特徴
- MRI所見:筋膜性腰痛は筋肉由来の痛みであるため、MRI撮影を行っても異常所見(ヘルニアなど)が検出されないのが特徴です。「画像に異常がないのに痛い」場合は、このタイプが疑われます。
2. 椎間関節性腰痛
腰椎の連結部分にある「椎間関節」に障害が起きている状態で、いわゆる「ぎっくり腰」の原因として多く見られます。
① 症状と原因
- 主な症状:「腰が外れそうな感覚」「針で刺されるような鋭い痛み」と表現され、身動きが取れなくなることもあります。
- 痛みのメカニズム:背骨を支える「脊柱起立筋(アウターマッスル)」の左右バランスが崩れることで、椎間関節の適合不良(かみ合わせの悪化)が生じ、強い痛みが発生すると推測されます。
② 治療方針
- 急性期
- 治療内容:ブロック注射、内服薬、電気療法、体幹ベルト
- 特徴:急性期の痛みに対しては、ブロック注射や電気療法が劇的な威力を発揮します。アウターマッスルの過緊張を取り除き、筋力バランスを整えることで症状を緩和させます。症状緩和の維持に体幹ベルトも有効です。
- 亜急性・慢性期
- 治療内容:運動器リハビリテーション
- 特徴:膝の関節痛と同じように「関節への負担の蓄積」によって生じます。セラピストによるリハビリで負荷を減らし、再発予防に努めます。
③ 診断における特徴
- MRI所見:慢性的に負荷がかかっている場合、MRI画像で椎間関節が白く変化している(骨の浮腫や関節の炎症・水が溜まっている)様子が観察されることがあります。
3. 仙腸関節性腰痛
腰椎の下にある「仙骨」と、骨盤(腸骨)をつなぐ「仙腸関節」で生じる痛みです。
① 症状と原因
- 主な症状:お尻(臀部)周辺に痛みが生じます。特に「前屈動作」をした際に痛めることが多いのが特徴です。
- 痛みのメカニズム:仙腸関節は人体の中で最も強力な靭帯で連結された非常に安定した関節です。しかし、日常生活の動作によって関節の適合性(かみ合わせ)が悪くなり、痛みが発生することがあります。
② 治療方針
- 急性期
- 治療内容:体幹ベルト、内服薬、ブロック注射、運動器リハビリテーション
- 特徴:まずは仙腸関節を安定させるために体幹ベルトを使用したり、注射や投薬で痛みを抑えます。同時に、関節の適合性を高めるためのリハビリを行い、早期の症状緩和を図ります。
- 亜急性・慢性期
- 治療内容:運動器リハビリテーション
- 特徴:セラピストによるリハビリを継続し、痛みの軽減と、日常生活で関節に負担をかけない動作の習得(再発予防)を目指します。
4. 椎間板性腰痛(椎間板ヘルニア含む)
背骨と背骨の間でクッションの役割を果たしている「椎間板」そのものが原因となって生じる腰痛です。
① 治療の特徴と注意点
このタイプの腰痛は、痛みの原因が身体の深層(椎間板)にあるため、身体の表層部分へ作用する治療(湿布、筋肉へのブロック注射、電気療法、温熱療法など)では効果が得られにくいという大きな特徴があります。
② 治療方針
- 急性期
- 治療内容:ブロック注射、内服薬
- 特徴:椎間板へ直接薬剤を浸透させる「特殊なブロック注射」や、効果的な内服薬による治療が最も有効です。身体の深部にある椎間板周囲の炎症を直接抑えるアプローチを行います。
- 亜急性・慢性期
- 治療内容:運動器リハビリテーション
- 特徴:痛みの元となっている椎間板を安定させるための筋力トレーニングや、周囲の可動性を向上させるリハビリを行います。椎間板への負担を減らす身体作りが重要です。
5. 椎体性腰痛(圧迫骨折含む)
その名の通り、腰椎の「骨」自体に原因がある腰痛で、そのほとんどが「圧迫骨折」によるものです。
① 治療方針
- 急性期:安静と固定
- 治療内容:体幹コルセット作成・装着、安静、入院(重症時)
- 方針:骨折治療の第一歩は「安静」です。コルセットを作成し、日常生活でも安静を心がけます。骨折部が安定してくると共に、痛みも緩和していきます。痛みのため生活の自立が難しく、高齢で独居者の場合は入院加療を勧めることもあります。
- 重症例への対応(椎体形成術)
- 治療内容:手術(椎体形成術やBKP)
- 特徴:痛みが非常に強い場合や骨折の形状が悪い場合は、骨の中にセメントを充填する「椎体形成術やBKP(バルーンカイフォプラスティ)」を行うことがあります。椎体形成術やBKPによる除痛効果(痛みを取る効果)は非常に優れています。
- 亜急性・慢性期:機能回復
- 治療内容:運動器リハビリテーション
- 方針:安静期間中に体幹や足腰の筋力が低下してしまうため、痛みが落ち着いた時点でリハビリ(筋力トレーニング)を開始します。
② 痛みが続く場合(偽関節など)
圧迫骨折後に痛みが長引く場合、以下の原因が考えられます。
- 偽関節(ぎかんせつ):骨がうまく癒合せず、骨自体がグラついている状態。
- 併発症:周囲の椎間板損傷を併発している。
- 腰背部の筋緊張:痛みの持続や円背になることで生じる筋肉の張り。これらに対しても、運動器リハビリテーションを用いて症状の緩和に努めます。
6. 分離症性腰痛
腰椎に発生する「疲労骨折」です。スポーツをする小学生以降の成長期に好発します。
① 症状と診断
- 症状の特徴:受傷日は非常に強い腰痛を感じますが、2~3日で一旦痛みが改善することがあるため注意が必要です。「治ったと思ってスポーツを続けると、なかなか痛みが引かない」という場合は、この疾患を強く疑います。
- 診断(MRIとCTの役割):早期発見にはMRI検査が必須です(レントゲンでは発見できない場合があります)。分離症が疑われる場合、さらにCT検査を行い、病期(ステージ)を確定させます。
- MRI:早期発見のため。
- CT:骨折の進行度(ステージ)を確認し、治療期間を決定するため。
② 治療方針(スポーツ休止とリハビリ)
完治までには、ステージに応じて2~5ヶ月のスポーツ休止期間が必要です。長期戦となるため、患者様ご本人の忍耐力も必要となります。
- 装具療法(安静)
- 半硬性コルセット(背中部分が硬いタイプ)を装着し、腰の「反り」や「捻り」を抑制して患部を安静に保ちます。
- 運動器リハビリテーション(機能改善)
- 体幹・四肢のストレッチ:柔軟性の獲得。
- 体幹インナーマッスルの強化:腰を守る筋力の向上。
- 協調性運動:スムーズな身体の使い方を習得し、腰に負担をかける「悪い癖」を矯正します。これらを時間をかけて丁寧に行います。
③ 当院の取り組み(独自のプログラム)
成長期の疲労骨折を確実に治し、再発を防ぐことは整形外科医の重要な責務です。 単に安静にしていれば骨は癒合しますが、「なぜ骨折したのか(身体の使い方の悪さ)」を改善しなければ、復帰後に再発するリスクがあります。
当院では、再発予防までを含めた独自の「分離症リハビリプログラム」を作成しており、これに則った計画的かつ徹底した治療を提供しています。
7. 術後性腰痛
腰の手術を受けた後に続く、または手術後新たに出現する腰痛を指します。
① 症状と原因
- 症状の特徴:手術によって、足への痛み(坐骨神経痛)や痺れが改善されたとしても、腰そのものの重だるさや痛みが残存してしまうケースがあります。
- 痛みの原因:手術部位やその周辺における「筋膜性」「椎間関節性」「椎間板性」の痛みが複合していることが多いです。また、手術をした箇所とは異なる部位(隣接する背骨など)から新たな痛みが生じていることもあります。
② 治療方針
基本的には、手術を行わない「保存療法」で症状の改善を目指します。
- 保存療法(メインの治療)
- 治療内容:内服薬、ブロック注射、運動器リハビリテーション
- 見通し:多くの場合は、適切な投薬やブロック注射による痛みのコントロールと、リハビリによる身体機能の改善によって症状が緩和していきます。
- 外科的治療(再手術)
- 保存療法でも改善が見られず、日常生活に大きな支障をきたすような特定のケースにおいては、身体所見と画像所見が一致していれば再手術を検討することもあります。
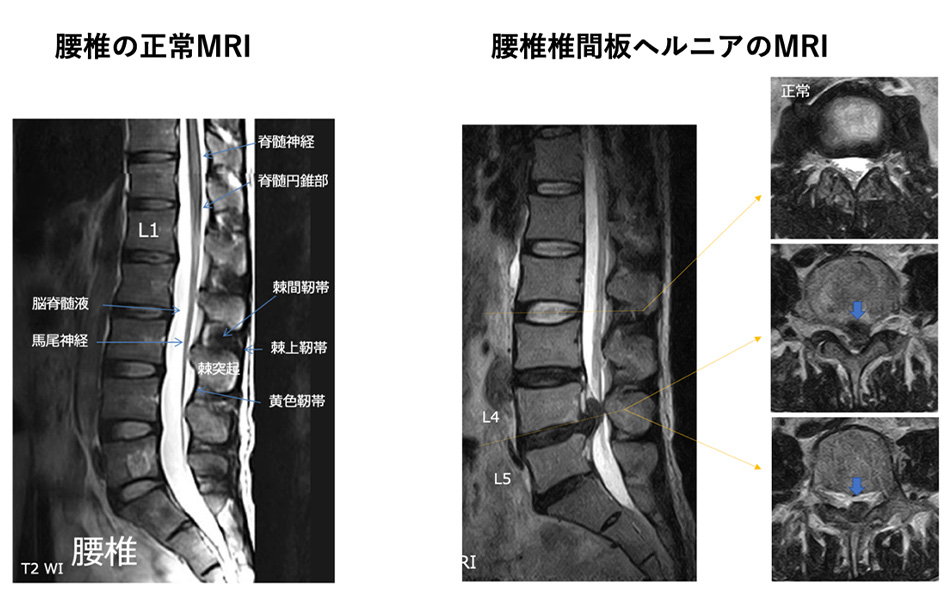
腰椎椎間板ヘルニア
1. 病態(何が起きているのか)
背骨と背骨の間には、クッションの役割を果たす「椎間板」があります。椎間板は、中心にあるゼリー状の「髄核(ずいかく)」と、それを取り囲む「線維輪(せんいりん)」で構成されています。 ヘルニアとは、加齢や過度な負担により線維輪に亀裂が入り、中の髄核が外に飛び出してしまった状態です。
- 痛みの原因:飛び出した髄核が炎症を起こして「腰痛」を引き起こし、さらに背骨の後ろを通る脊髄神経を圧迫することで、お尻から足にかけての「激しい痛み(坐骨神経痛)」や「痺れ」を生じさせます。20代~40代の働き盛りの世代に多く発症するのが特徴です。
2. 主な症状
- 下肢への放散痛(坐骨神経痛):腰の痛みだけでなく、お尻・太もも・ふくらはぎ・足先へと響くような痛みや痺れが出現します。
- 動作による増悪:特定の動作(腰を動かす、前かがみになる、あるいは腰を反らすなど)によって神経の圧迫が強まり、症状が悪化することがあります。
- 運動麻痺(重症サイン):神経の圧迫が高度になると、下肢の感覚が鈍くなるだけでなく、「足に力が入らない」「スリッパが脱げやすい(下垂足)」といった運動麻痺が生じることがあります。これは危険な徴候です。
3. 診断における重要事項
【レントゲンだけでは診断できません】
いわゆる「重いぎっくり腰」だと思っていても、実は急性の椎間板ヘルニアであるケースが多々あります。
重要なのは、レントゲンには骨しか写らず、椎間板や神経の状態は確認できないという点です。ヘルニアの確定診断と、神経がどれくらい圧迫されているかを確認するためには、MRI撮影が必須となります。強い腰痛に対して治療を行うもなかなか改善しない場合は、椎間板ヘルニアの存在を強く疑います。
4. 治療方針
基本的には手術を行わない「保存療法」から開始します。実は、飛び出したヘルニアはマクロファージ(免疫細胞)の働きにより、数ヶ月かけて自然に小さく吸収される(自然退縮する)ことが多いことが分かっています。
保存療法
- 安静と投薬:腰部の安静を保ち、鎮痛剤や神経障害性疼痛治療薬を服用します。
- ブロック注射:痛みが強い場合、「硬膜外ブロック」や「神経根ブロック」を行います。炎症起きている神経の近くに直接薬剤を届けるため、非常に高い除痛効果があります。(硬膜外ブロック、神経根ブロックとは?)
- 運動器リハビリテーション:投薬や注射は「即効性」に優れていますが、それだけでは痛みが取りきれない場合や、再発予防が必要な場合にリハビリを行います。効果が現れるまでに少し時間はかかりますが、身体の使い方の改善や筋力強化を行うことで、症状が劇的に改善するケースも多々あります。
- 見通し:通常であれば2~3週間で激しい痛みは落ち着き、2~3ヶ月で症状は軽快していきます。(椎間板ヘルニアが小さくなる前に症状は改善していきます)
手術療法(検討が必要なケース)
- 保存療法を行っても痛みが強く社会生活が送れない場合。
- 足の麻痺(力が入らない)や、排尿障害(おしっこが出にくい)などの重篤な神経障害が出ている場合。 これらの場合は、手術による除圧を検討します。
腰部脊柱管狭窄症
1. 病態(何が起きているのか)
脊柱管とは、背骨・椎間板・関節・黄色靭帯などで囲まれた「神経のトンネル」です。 加齢に伴い、トンネルを形成する骨や関節の変形、椎間板の膨隆、黄色靭帯の肥厚などが進むことで、このトンネルが狭くなってしまいます(狭窄)。その結果、中を通る神経が圧迫され、血流障害が合わさり発症します。
特徴
- 椎間板ヘルニアに比べ、50代以降の中高年の方に多く発症します。
- 「姿勢」による症状の変化:腰を後ろに反らすとトンネルがさらに狭くなり(症状が出現または悪化)、逆に前にかがむと広がる(症状が消失または改善)という構造的な特徴があります。
2. 主な症状
間欠性跛行(かんけつせいはこう)
この疾患の最大の特徴です。立っていただいたり、歩行を続けると腰から足にかけて痛みや痺れが出現し、歩けなくなります。しかし、しゃがみこんで少し休憩する(前かがみになる)と症状が改善し、また歩けるようになる状態を指します。
生活での目安:「自転車に乗る(前傾姿勢)」や「スーパーのカートを押して歩く」といった動作は、脊柱管が物理的に広がるため、いくらでも続けられるという特徴があります。
(注意)血管性との違い:足の動脈硬化による血行障害でも似た症状(血管性間欠性跛行)が出ますが、脊柱管狭窄症の場合は「姿勢(前かがみ)」で楽になるのが鑑別点です。血管性のものは姿勢で症状の改善や悪化はみられません。
膀胱直腸障害(注意が必要なサイン)
神経の圧迫が進むと、排尿遅延(おしっこが出るまでに時間がかかる)や頻尿、尿失禁、残尿感、排便障害が出現することがあります。
3. 治療方針
保存療法
- 安静と投薬:腰部の安静を保ち、血流改善剤や鎮痛剤、神経障害性疼痛治療薬を服用します。
- ブロック注射:痛みが強い場合、「硬膜外ブロック」や「神経根ブロック」を行います。炎症が起きている神経の近くに直接薬剤を届けるため、非常に高い除痛効果があります。(硬膜外ブロック、神経根ブロックとは?)
- 運動器リハビリテーション:投薬や注射は「即効性」に優れていますが、それだけでは痛みが取りきれない場合や、再発予防が必要な場合にリハビリを行います。 身体の使い方の改善や筋力強化を行うことで、症状が劇的に改善するケースも多々あります。
手術療法
保存療法を行っても改善が見られない場合や、以下のような重篤な症状が出ている場合は、手術による除圧(神経の圧迫を取り除くこと)を検討します。
- 痛みが強く、社会生活が送れない場合
- 足の麻痺(力が入らない・スリッパが脱げる)が出ている場合
- 膀胱直腸障害(おしっこが出にくい・漏らす)が出ている場合
MRIでの脊柱管狭窄の程度が強く、安静時も下肢痺れが酷い場合は痺れの後遺症が強く残ることがあるため、上記の場合でなくとも手術を勧めることがあります。
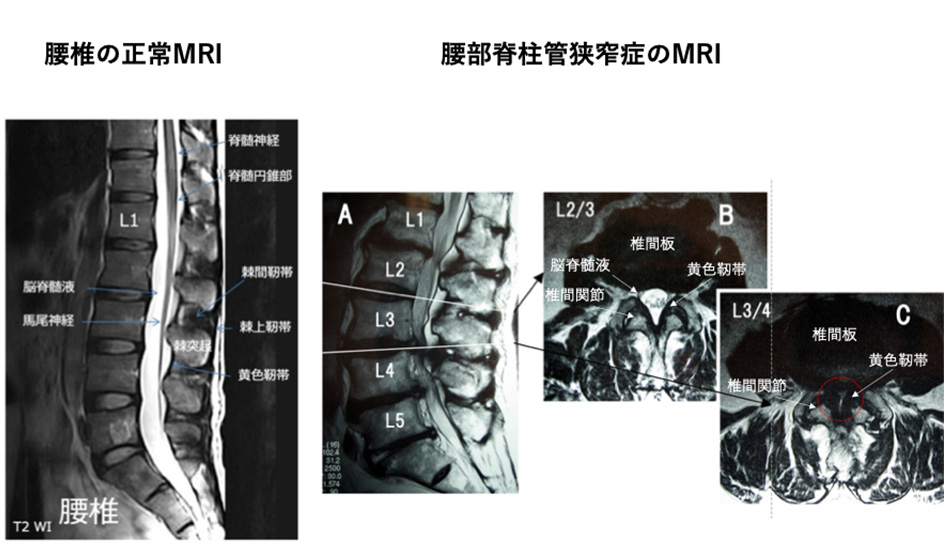
椎間関節の変形や黄色靭帯の肥厚が強く、脳脊髄液はほぼ見えなくなるほど高度な脊柱管狭窄の状態となっています。
腰椎分離症
腰椎分離症は、発育期のスポーツ選手に多発する腰椎の疲労骨折です。
単なる腰痛として放置されがちですが、医学的には「骨癒合(骨がくっつくこと)」を目指せる時期と、そうでない時期が明確に分かれています。
1. 病態と発生メカニズム(なぜ折れるのか)
腰椎の後方にある「椎弓(ついきゅう)」という部分に、繰り返しの負荷がかかることで亀裂が入ります。
- 危険な動作:ジャンプの着地などで「腰を反らす(伸展)」動作や、投球・スイングなどの「身体をひねる(回旋)」動作が主な原因です。
- 力の加わり方(医学的根拠):生体力学的な解析によると、身体をひねった方向とは「逆側の腰椎」に強い応力(ストレス)が集中することが分かっています。
例:左へスイングする(左回旋)→ 右側の分離症が発生しやすい。このため、片側だけに症状が出るケースも多く見られます。
2. 診断:画像検査の重要性
一般的なレントゲン撮影だけでは、初期の微細な骨折線(ひび)は写らないことが多く、見逃されるリスクがあります。当院では以下の組み合わせで確定診断を行います。
- MRI検査(必須):骨の内部の炎症(浮腫)を捉えることができます。レントゲンやCTでも写らない「超初期」の分離症を発見できる唯一の方法です。
- CT検査:骨の形を詳細に確認し、「病期(ステージ)」を判定するために行います。これにより、骨がくっつく確率と治療期間を予測します。
- 身体所見(棘突起の圧痛とKemp徴候):診察室ベッド上で腰の突起部分を押すと痛みがでるか?また、腰を斜め後ろに反らせていただき、痛みが誘発されるかを確認します(Kemp sign)。
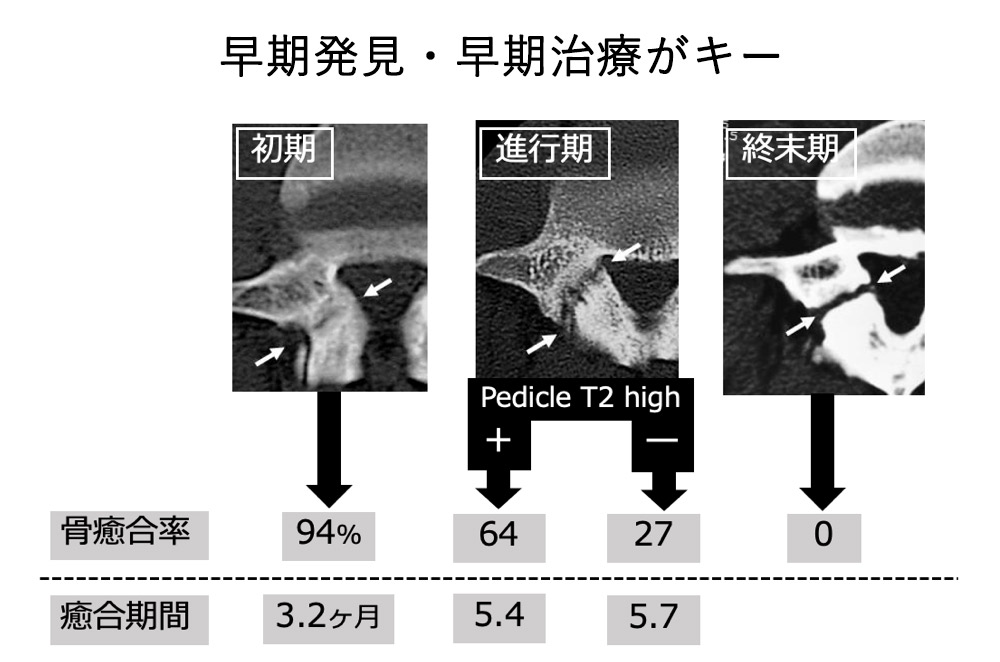
3. 病期分類と治療成績(いつ見つけるかが鍵)
分離症は進行度によって「初期」「進行期」「終末期」に分けられます。
以下のデータが示す通り、発見が遅れるほど「骨が治る確率」は絶望的に下がります。
| ステージ | 状態 | 骨癒合率(治る確率) | 治療期間の目安 |
|---|---|---|---|
| 初期 | 骨髄浮腫・亀裂のみ | 94% | 約 3.2ヶ月 |
| 進行期 | 亀裂が広がっている | 27%〜 64% | 約 5.5ヶ月 |
| 終末期 | 完全に骨が離れている | 0% | (骨癒合は望めません) |
- 初期(ゴールデンタイム):この時期に治療を開始できれば、9割以上の確率で完治(骨癒合)します。期間も約3ヶ月と比較的短期間で済みます。
- 進行期:亀裂が明瞭になると、治る確率は64%〜27%へと急激に低下します。また、治療期間も半年近くかかるようになります。
- 終末期(偽関節):骨が完全に離れてしまい、偽関節(ぎがんせつ)というグラグラした状態になります。この段階になると骨がくっつき治ることはありません。
4. 治療方法
完治までには、ステージに応じて2~5ヶ月のスポーツ休止期間が必要です。長期戦となるため、患者様ご本人の忍耐力も必要となります。
A. 骨癒合を目指す場合(初期・進行期)
- スポーツの完全休止:骨折治療の原則に従い、患部への負荷を断ちます。
- 半硬性コルセット:背部を硬い素材のコルセットで覆い、腰の「反り」や「捻れ」を抑制し患部を安静に保ちます。
- 運動器リハビリテーション:安静期間中も、患部外(胸郭や股関節など)の柔軟性を高め体幹のインナーマッスルを向上させるリハビリを行います。その後に時間をかけて協調性運動を取り組み、腰に負担をかける「悪い癖」を矯正します。復帰後の再発を防ぐことが重要となります。
成長期の疲労骨折を確実に治し、再発を防ぐことは整形外科医の重要な責務です。 単に安静にしていれば骨は癒合しますが、「なぜ骨折したのか(身体の使い方の悪さ)」を改善しなければ、復帰後に再発するリスクがあります。
当院では、再発予防までを含めた独自の「分離症リハビリプログラム」を作成しており、これに則った計画的かつ徹底した治療を提供しています。
B. 痛みのコントロールを目指す場合(終末期)
残念ながら発見が遅れ「終末期」となった場合、骨癒合を目指す治療は行いません(長期間休んでもくっつかないため)。この場合は、腰の痛みが続くことがあります。
治療の目的を「痛みなくスポーツができる身体作り」に切り替えます。
- 分離部に負担をかけないフォームの習得
- 体幹インナーマッスルの強化
- 柔軟性の獲得、協調性運動の改善
これらにより、プロスポーツ選手として活躍している例も多数あります。
C. 将来の懸念
将来的には、分離部分(骨がつかなかったところ)に骨棘という骨の棘が形成され、大人になった際にその骨棘により脊髄神経が刺激され坐骨神経痛で困ることがあります。
院長からのメッセージ
「ただの腰痛だろう」と様子を見ている間に、病期は「初期」から「進行期・終末期」へと進んでしまいます。
成長期の腰痛は、1日でも早い受診と正確な診断が、お子様の将来の競技人生を左右します。スポーツを頑張るお子さんの腰に痛みがあるようならご相談ください。
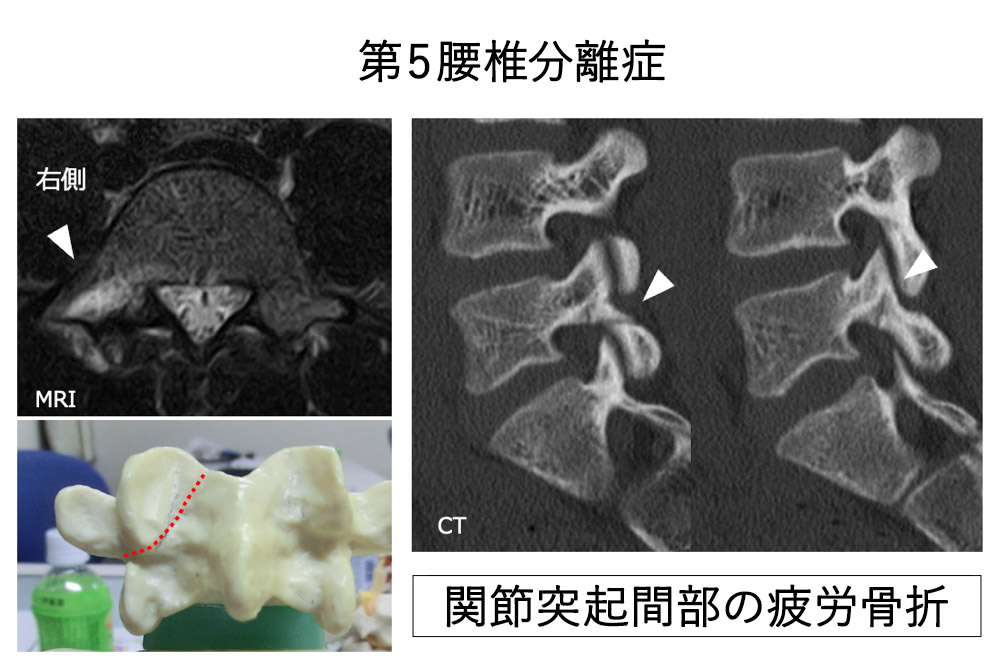
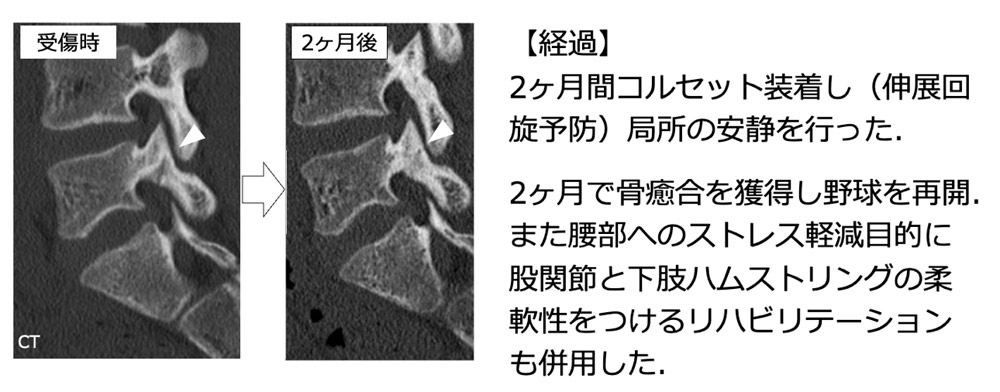
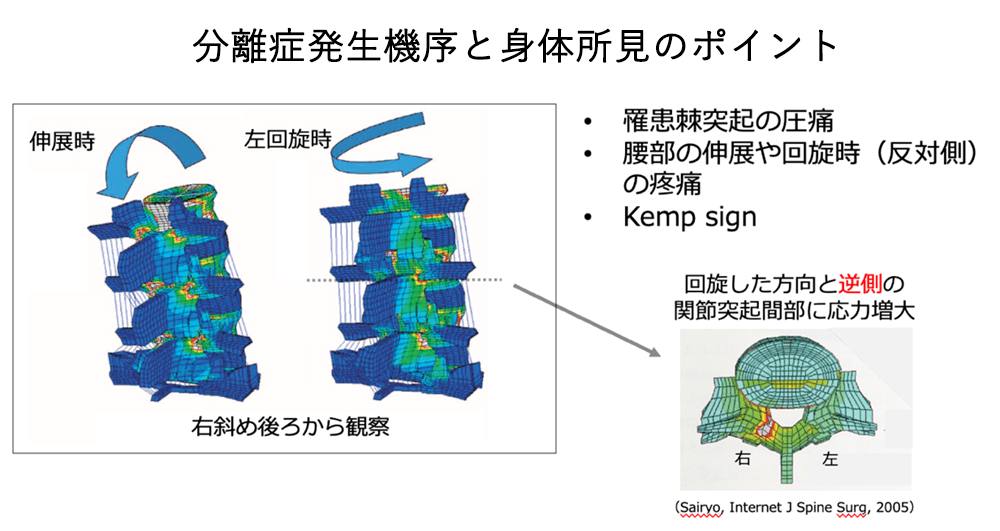
脊椎椎体骨折(圧迫骨折)
1. 病態と原因(なぜ折れるのか)
背骨(椎体)が上下からの圧力に耐えきれずつぶれてしまう骨折です。転倒や尻もちなどの外傷がきっかけになることが多いですが、背景には「骨粗鬆症(こつそしょうしょう)」による骨の脆弱性(もろさ)があることがほとんどです。骨密度が著しく低下している場合、くしゃみや重いものを持ち上げるといった日常動作だけで発症する「いつの間にか骨折」のケースも少なくありません。
2. 診断:レントゲンとMRI検査の重要性
① レントゲン検査とその限界(見逃しのリスク)
- 初期の骨折は写らない:発症して間もない「新鮮な骨折」の場合、まだ骨がつぶれておらず形が保たれていることがあります。この場合、レントゲンでは「異常なし」と判断され、骨折が見逃されてしまうリスクがあります。 (※初診時は分からず、1週間経過して再撮影した際に、ようやく骨の変形が現れて骨折が判明することもあります)
② MRI検査をお願いすることも
当院でMRI撮影を推奨するのは、骨折の早期発見に加え、「骨折の原因」を正しく見極めるためです。
- 確定診断:レントゲンでは分からない「骨の中の炎症・出血」を捉えることができるため、受傷直後であっても確実に診断が可能です。
- 危険な疾患の除外(重要):圧迫骨折の背景には「骨粗鬆症」があることが圧倒的に多いですが、稀に「悪性腫瘍(がん)の転移」などが原因で骨が脆くなり、骨折しているケース(病的骨折)が存在します。単なる骨粗鬆症なのか、腫瘍によるものなのかを鑑別し、安全に治療を進めるためにはMRIによる詳細な評価が必須となります。
3. 治療方針のフローチャート
骨折の程度や時期によって、治療のアプローチは明確に異なります。
保存療法(急性期〜亜急性期)
受傷直後の基本となる治療です。多くの圧迫骨折は、適切な保存療法によって骨癒合(骨がくっつくこと)が得られます。
1. 装具療法(コルセット)
- 目的:折れた椎体のさらなる圧潰(つぶれ)を防ぎ、安静を保つために装着します。
- 重要性:簡易的なサポーターではなく、体幹をしっかり固定できる「硬性コルセット(または半硬性)」を3ヶ月前後装着します。
2. 骨粗鬆症治療の開始
- 圧迫骨折は「骨の強度が限界を迎えたサイン」です。再発を防ぐため、血液検査や骨密度検査の結果に基づき、骨形成促進剤(骨を作る薬)や骨吸収抑制剤(骨が溶けるのを防ぐ薬)の投与を開始します。
手術療法(偽関節・遅発性神経麻痺)
保存療法を行っても骨がくっつかず、強い痛みが続く場合があります。これを「偽関節(ぎがんせつ)」と呼びます。
- 偽関節の状態:骨がつぶれたまま固まらず、身体を動かすたびに骨折部がグラグラと動いてしまう状態です。骨の中に水が溜まり(空洞形成)、MRIでも特徴的な所見を呈します。
- 経皮的椎体形成術(BKP/PVP):偽関節となり痛みが取れない場合、低侵襲な手術を検討します。 背中から針を刺し、つぶれた骨の中に「骨セメント」を充填して固める手術です。除痛効果(痛みを取る効果)は非常に劇的で、早期の離床が可能となります。
4. 予後と「骨折の連鎖」について
最も重要な事実は、「一度圧迫骨折を起こした方は、一年以内に隣接する骨も骨折するリスクが高い」ということです(ドミノ倒しのような連鎖)。当院では、「今の骨折を治す」だけでなく、「次の骨折を防ぐ」ために、リハビリテーションによる体幹周りや下肢の筋力向上や転倒予防指導、積極的な骨粗鬆症治療を行っています。
不顕性仙骨骨折(仙骨脆弱性骨折)
1. 病態と原因(転ばなくても折れる骨折)
「不顕性(ふけんせい)」とは、レントゲン撮影しても「明らかではない」という意味です。つまりレントゲンでは診断がほぼできません。
明らかな転倒や打撲がなくても、骨粗鬆症によって強度が低下した骨盤(仙骨)に、日常生活のわずかな負担が繰り返しかかることで生じる「骨盤の疲労骨折(脆弱性骨折)」です。
- 好発層:高齢の女性に多く見られます。
- 発生メカニズム:尻もちをついて受傷することが多いですが、「椅子に勢いよく座る」「重いものを持つ」「普段より多く歩いた」といった転倒なく日常動作だけで発生することも多いです。
2. 症状と診断
【腰部脊柱管狭窄症との鑑別が重要】
主な症状は「お尻(臀部)や腰の痛み」であり、立位や歩行、寝返りで痛みが強くなります。痛みの程度は強く入院が必要なこともあります。症状の強さや部位が、腰の神経が圧迫される「腰部脊柱管狭窄症」や「椎間板ヘルニア」と酷似しているため、疑ってかからないと見落とされる疾患のうちの一つです。
3. 診断:MRI検査が急性期診断の「唯一」の決め手
- レントゲンの限界:仙骨骨折はその急性期では骨折線が見えないことがほとんどです。そのため、レントゲンだけで判断すると「骨には異常なし(単なる腰痛)」と見過ごされてしまいます。週単位での日数が経過するとレントゲンでも診断ができるようになります。
- 「腰の治療をしていても、お尻の痛みがなかなか治らない」という場合、当院ではこの骨折を疑い、MRI撮像を行います。
4. 治療方法
1. 安静(荷重の制限)
- 痛みが強い時期(受傷後2週間〜1ヶ月程度)は、杖や歩行器を使用して患部への荷重(体重をかけること)を減らし、安静を保ちます。
2. 骨盤ベルトと鎮痛剤の使用
- ベルトを骨盤に巻き付け、骨折部の安定を図ると同時に鎮痛剤の内服で痛みが緩和します。
3. 骨粗鬆症治療(再発予防)
- この骨折は骨粗鬆症が根本原因です。背骨の圧迫骨折同様に、連鎖する骨折を予防する必要があります。
- 血液検査や骨密度検査を行い、強力な骨形成促進剤などの使用を含めた積極的な骨粗鬆症治療を開始します。
強直性脊椎骨増殖症(DISH)
1. 病態
加齢に伴い、背骨を支えている「靭帯(特に前縦靭帯)」が骨へと変化(骨化)し、複数の背骨がくっついて固まってしまう疾患です。骨化は背中の骨から始まり、年齢とともに腰の骨へと伸展していきます。
- 好発層:50歳以上の男性に多く、糖尿病や肥満、代謝症候群(メタボリックシンドローム)との関連が強いことが医学的に指摘されています。
2. 重大なリスク①:腰部脊柱管狭窄症・椎間板性腰痛の悪化
「骨が固まるなら、腰痛は減るのでは?」と思われがちですが、実は逆です。本邦の文献報告によると、この疾患は「重症の腰痛」や「神経痛」を引き起こす大きな要因となることが分かっています。
- メカニズム(応力集中):背骨の広い範囲が固まって動かなくなる分、「残された動く関節(可動椎間)」に、通常の何倍もの負担(応力)が集中してしまいます。その結果、動きの残っている箇所の「椎間板」や「関節」が急速に破壊され、以下の疾患を引き起こします。
- 椎間板性腰痛・ヘルニア:椎間板への過剰な負担による損傷。
- 腰部脊柱管狭窄症:骨や関節、靭帯の肥厚が進行し、神経の通り道が狭くなる。
(東京科学大学整形外科等の報告によると、DISHがある患者様は、そうでない方に比べて**「腰部脊柱管狭窄症の手術が必要になるリスクが約1.7倍」、「術後の再手術リスクが約2.0倍」高いとされています。「腰の治療をしてもなかなか良くならない」場合、背景にこのDISHが隠れていることが多々あります。)
重大なリスク②:軽微な外力による「脊椎損傷」
もう一つ、最も警戒すべき点が「骨折のしやすさ」と「骨折の重症化」です。
- 骨折のメカニズム:正常な背骨は椎間板と椎間関節を中心にしなることで衝撃を吸収しますが、DISHでは背骨が一本の棒のように固まってしまっているので、衝撃を逃がすことができません。 そのため、「尻もちをつく」「軽く転ぶ」といった軽微な外傷であっても、テコの原理が働き、背骨が「ポッキーが折れるみたい」にボキッと折れてしまうことがあります。
- 脊髄損傷の危険性:DISHが存在する背骨が骨折した際には、骨折部でのグラつきが強くなり、受傷した際の脊髄損傷による麻痺が発生しやすくなります。また、受傷後しばらくしてからの骨折部における偽関節やその後脱臼へ伸展し脊髄障害による麻痺症状を生じることがあり、重篤な障害を残すリスクが高いことが知られています。
3. 診断と治療方針
診断
- レントゲン・CT:特徴的な骨の増殖(骨化)を確認します。転倒後のDISHの椎体骨折は、受傷時のレントゲンでは骨折の診断が難しく見逃されることが多いです。レントゲンでDISHの存在があり、強い腰背部痛がある場合は、椎体骨折の有無を確認すべくMRI撮像が推奨されます。
- MRI:以下の2点を確認するために有用です。
- 神経の圧迫状況:負担が集中している箇所の狭窄やヘルニアの程度。
- 隠れ骨折の有無:転倒後に痛みがある場合、レントゲンでは分からない骨折や神経損傷の確認。
治療と生活指導
基本的には、症状に合わせた治療を行いますが、「転倒予防」が何よりも重要です。
- 保存療法:鎮痛剤、ブロック注射、運動器リハビリテーション等で、負担が集中している箇所の炎症を抑えます。
- 生活指導(転倒しない環境づくり):この疾患を持つ方にとって、転倒は「大怪我(骨折や麻痺)」に直結します。リハビリによるバランス能力の向上や、生活環境の整備(段差の解消など)を指導します。
- 手術療法:狭窄症による重度の麻痺や歩行障害、あるいは骨折の程度によっては、手術が必要となります。
側弯症(小児・成人)
背骨が捻れることで左右に曲がる疾患です。 「子供の病気」というイメージが強いですが、近年では高齢化に伴い「大人の側弯症」に悩む患者様が急増しています。小児と成人では、病態や治療の目的が大きく異なります。
1. 小児の側弯症(主に思春期特発性側弯症)
成長期(小学校高学年〜中学生)の女子に好発しますが、原因が特定できないため「特発性」と呼ばれます。
- 特徴(無症状の進行):最大の特徴は「痛みがほとんどない」ことです。そのため、学校検診や家族が「背中の高さが左右で違う」「肩の高さが違う」と気づくまで発見が遅れることがあります。
- 医学的エビデンス(進行リスク):側弯の角度(コブ角)が一定以上進行した状態で成長期を終えると、大人になってからもコブ角が年1度のペースで少しずつ悪化し続けることが長期の研究で明らかになっています。そのため、「成長期のうちに進行を食い止めること」が将来の背骨を守るために極めて重要です。
2. 成人の側弯症(成人脊柱変形・変性側弯症)
「子供の頃からの側弯が進行したケース」と、加齢により椎間板や関節が傷んで「新たに発症するケース(変性側弯症)」があります。
- 特徴(痛みとQOL低下):小児とは異なり、「頑固な腰痛」や「坐骨神経痛(足のしびれや痛み)」を伴うのが特徴です。背骨の変形により神経の通り道が狭くなる「腰部脊柱管狭窄症」を合併することが多く、歩行障害をきたすこともあります。
- 医学的エビデンス(身体バランスの重要性):近年の研究では、横方向の曲がり(側弯)だけでなく、「腰が曲がって前傾姿勢になる(後弯・矢状面バランスの悪化)」ことが、生活の質(QOL)を著しく低下させることが分かっています。逆流性食道炎や呼吸機能への影響が出ることもあります。
3. 診断:レントゲンとMRIの役割
診断の基本はレントゲン検査による「コブ角(曲がりの角度)」の計測ですが、当院では医学的推奨に基づき、以下の理由でMRI検査を行うことがあります。
- 小児の場合(危険な原因の除外):側弯症の中には、稀に「脊髄空洞症」や「脊髄腫瘍」などの神経疾患が原因で背骨が曲がっているケースがあります。特に「左凸のカーブ」や「痛みがある」など、非典型的な所見がある場合はMRIによる精査が必須です。
- 成人の場合(神経圧迫の評価):痛みや痺れの原因となっている「脊柱管狭窄」の程度を評価するためにMRIが必要です。
4. 治療方針
小児の治療(進行予防)
- 経過観察:コブ角が25度未満の場合。定期的なレントゲンで進行を監視します。
- 装具療法(医学的根拠あり):コブ角が25度〜40度で、まだ成長余力がある場合に行います。 装具は側弯を「真っ直ぐに治す」ものではなく、「手術が必要なレベルまで悪化させない(進行を止める)」ための唯一のエビデンスがある治療法です。
重要:装着時間が長いほど効果が高い(Dose-response関係)ことが証明されています。最近では、学会でも小児の側弯症治療に運動器リハビリテーションの有効性を検証するようになってきました。
成人の治療(除痛と機能維持)
変形そのものを真っ直ぐに戻すには手術しかありませんが、多くの場合は保存療法で症状のコントロールが可能です。
- 薬物療法・ブロック注射:痛みの原因となっている神経の炎症や、筋肉の緊張を和らげます。
- 運動器リハビリテーション:変形によって負担がかかっている筋肉をほぐし、体幹筋力を強化することで、「自分の筋力で背骨を支える(自前のコルセット)」ことを目指します。 また、前傾姿勢を改善するためのストレッチによる背骨の可動性を向上させ姿勢維持の改善を目指します。
手術療法
小児で高度の変形(概ね45〜50度以上)がある場合や、成人でも腰曲がりが非常に強く、痛みや腰曲がりにより日常生活が送れない場合、内臓機能(呼吸など)に影響が出る場合は、専門の医療機関と連携して手術治療を検討します。
脊柱後弯症(腰曲がり)
加齢に伴い背骨が曲がり(腰曲がり)、身体が前傾姿勢になってしまいます。身体の前傾姿勢により長い時間、立つ動作や歩行が困難となり、たびたび座って休憩しないと動けない状態となります。「年だから仕方がない」と諦められがちですが、近年の整形外科学会や脊椎外科学会において、「高齢者の健康寿命(自立して生活できる期間)を脅かす大きな要因」として注目されており、適切な介入が必要です。
1. 病態と原因(なぜ腰が曲がるのか)
背骨が曲がる原因は1つではありません。主に以下の3つの要素が絡み合って進行します。
- 椎体骨折(圧迫骨折)の連鎖:骨粗鬆症による圧迫骨折で、背骨の前方部分が潰れて楔(くさび)形に変形し、身体が前へ倒れていきます。
- 椎間板の変性:クッションである椎間板がすり減り、背骨の高さが減少します。
- 背筋力の低下(サルコペニア):身体を真っ直ぐ伸ばし姿勢を保つために重要な「背筋(脊柱起立筋)」が痩せて弱くなり、重力に負けて上半身を支えられなくなります。
2. 医学的エビデンスに基づく「全身への悪影響」
背骨が曲がることは、単に「見た目が老けて見える」だけの問題ではありません。本邦の文献でも、以下のリスクが指摘されています。
- 逆流性食道炎(内臓の圧迫):前屈みになることで腹部(胃)が圧迫され、胃酸が逆流しやすくなります。「胸焼け」や「食欲不振」の原因が、実は背骨の変形にあったというケースは非常に多く見られます。
- 転倒リスクの増大:重心が前方へ移動するため、バランス能力が著しく低下します。これにより転倒しやすくなり、大腿骨骨折などの大怪我につながるリスクが高まります。また、背骨が骨折することでさらに腰曲がりが悪化します。
- QOL(生活の質)の低下:「矢状面バランス(横から見た身体のバランス)」が悪化するほど、腰痛の強さや生活満足度が低下することが、多数の研究で証明されています。
3. 治療方針
変形して固まってしまった骨を薬で真っ直ぐに戻すことはできませんが、進行を食い止め、QOLを維持するための治療を行います。
保存療法(リハビリと骨治療)
- 運動器リハビリテーション(最重要):曲がった背骨を支えるために、残存している背筋や体幹の筋力を強化します。また、股関節の柔軟性を高めることで、前傾姿勢の代償(バランス補正)を行いやすくします。
- 骨粗鬆症治療:「これ以上骨折させない」ことが何より重要です。強力な骨形成促進剤などを使用し、骨の強度を高めます。
手術療法(矯正固定術)
- リハビリを行っても「痛くて立っていられない」「前が見えなくて歩けない」といった重度の障害がある場合、手術を検討します。
- 矯正骨切り術:背骨の一部を切り取り、金属のボルトで固定して姿勢を矯正する手術です。 (※身体への負担が大きい手術であるため、年齢や体力、合併症などを慎重に見極める必要があります)
4. 院長からのメッセージ
「腰曲がり」は、放置すると内臓機能や歩行機能にまで影響を及ぼします。 「もう歳だから」と諦めず、リハビリで筋力を維持し、骨粗鬆症治療を行うことで、背筋を伸ばして歩ける時間を少しでも長く保つことが目標です。まずは一度ご相談ください。